Натоптыши и мозоли
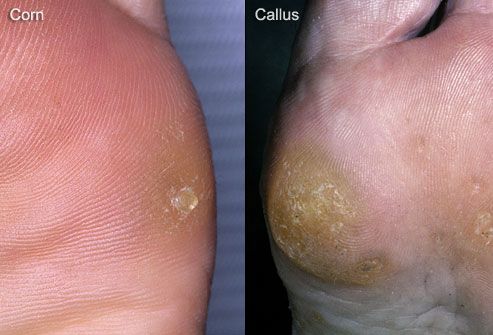
Это огрубевшие, твёрдые участки кожи, предохраняющие кожный покров от повреждения и таким образом выполняющие защитную функцию. Мозоли образовываются в местах точечного трения, а натоптыши – более обширные загрубения, охватывающие более обширную площадь. Причиной их образования является тесная обувь.
От того, насколько здоровой будет подошва и пальцы ног, будет зависеть точность движений при ходьбе, координация этих движений и их длительность. Мозоли и натоптыши затрудняют процесс ходьбы, поэтому важно их не допускать.
Если мозоли уже появились, многие делают ошибку, подрезая их с помощью лезвия. Но это очень плохой способ, потому что в рану может попасть инфекция, и тогда мышечные ткани будут заражены. Когда человек ходит, вирусов бактерий добавляется, они попадают в открытую рану, поскольку нога находится в постоянной влажной среде.
Если этот процесс не контролировать, ранка от срезания мозоля загноится, и может понадобиться хирургическое вмешательство.
Больше всего рискуют те, кто болен диабетом – у них плохо заживают раны и плохо свертывается кровь.

Поэтому при образовании мозолей нужно обратиться к врачу, чтобы вас лечили от мозолей в условиях стационара.
Механизм развития
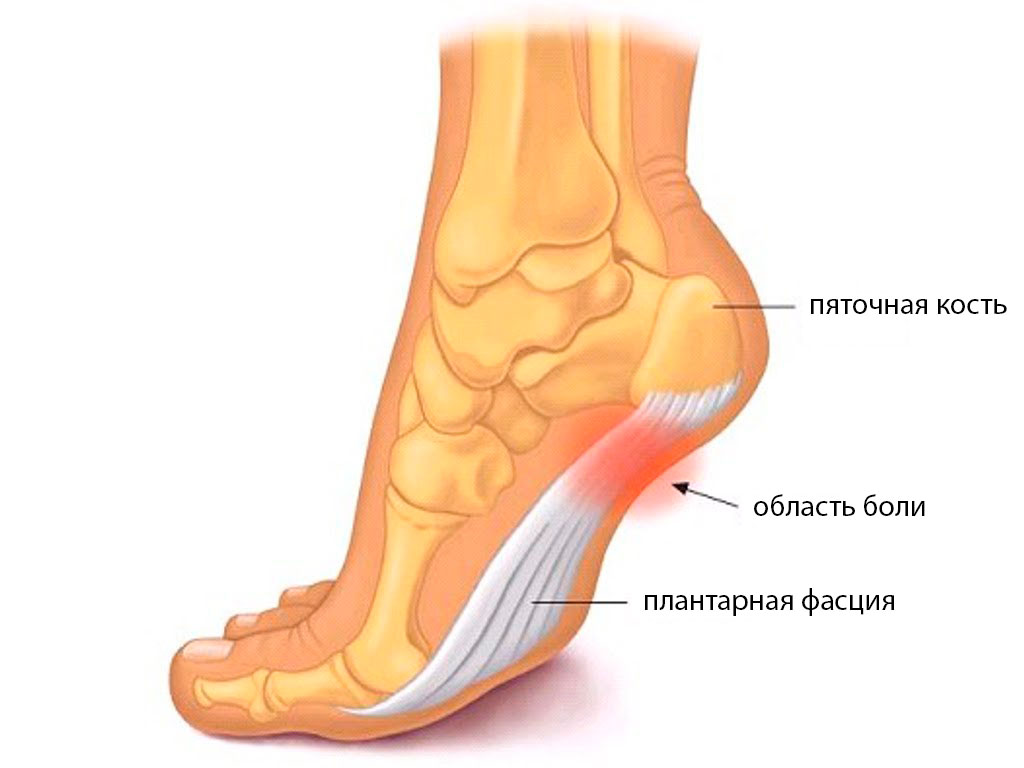
Каркас стопы надежно фиксируется связками. Самая мощная из них располагается вдоль подошвы и называется фасцией. Она начинается от пяточной кости и крепится к пальцевым фалангам. Эта связка может выдерживать удвоенный вес человека.
Плантарная фасция крепится к пяточному бугру, поддерживая продольный свод стопы. При систематических или повышенных нагрузках связка подвергается механической травматизации, что вызывает развитие воспалительного процесса.
При нормальном функционировании организма и отсутствии серьезных патологий в большинстве случаев происходит самовосстановление. Регенеративные способности компенсируют микроразрывы, ткань фасции восстанавливается и болезнь исчезает, даже не начавшись.
Однако, при нестабильности работы отдельных систем органов, сниженном иммунитете или иных сбоях регресс воспалительного процесса не наступает. Ткань подошвенной связки постепенно замещается соединительной, эластичность апоневроза уменьшается, возникают болевые ощущения.

Подошвенный фасциит представляет собой вторичную патологию, которая развивается на фоне других болезней, способствующих ее прогрессированию. Симптомы обычно проявляются нарастающими темпами. Поначалу больного беспокоят только боли при долгой ходьбе или беге, повышенная усталость.
Затем неприятные ощущения усиливаются, возникают при любых попытках встать или пройтись. При недостаточном лечении плантарного фасциита боль становится постоянной. Многие пациенты сравнивают ее характер с застрявшим гвоздем в пятке. Она не покидает человека даже в состоянии покоя.

Микроразрывы в плантарной фасции и образование гематомы
Заболевание становится причиной дегенерации структуры плантарной фасции, что приводит к
- Изменению походки;
- Косолапости;
- Появлению пяточных шпор;
- Хромоте.
Клиническая картина достаточно яркая:
- Утренние боли;
- Определяется четкая локализация боли с отдачей в икроножную мышцу и пальцы стопы;
- Характер боли острый, режущий.

Острая боль, сравнимая с гвоздем в пятке
Страдают подошвенным фасциитом в основном люди старше 40 лет, когда возрастные изменения в организме влияют на нормальное течение стандартных процессов. Появляются периодические сбои в работе сердечно-сосудистой системы, кости становятся менее крепкими, наблюдается развитие сопутствующих возрасту патологий – сахарного диабета, тромбоза.
Клиническая картина
Симптомы подошвенного фасциита могут проявиться внезапно. При попытке поставить ногу на пол возникает боль в области пятки с иррадиацией в мышцы голени и бедра. Пациенты сравнивают ее с уколом острого предмета.
Признаки подошвенного фасциита
Симптомы и лечение плантарного фасциита напрямую зависят от вида патологии и формы. Заболевание подразделяется на несколько типов в зависимости от локализации очага воспаления:
- Проксимальный. Воспаление связок подошвы с болевым синдромом в области пятки.
- Дистальный. Поражается средняя часть подошвенной фасции. Стопу невозможно согнуть. Боль ощущается по всей ее длине, особенно в области пальцев.
- Передний. Один из самых болезненных видов. Напрягается вся связка от пальцев до пяточной кости. Боль чувствуется во всех отделах стопы. Часто присутствует покраснение подошвы и отеки.
- Узловой. Характеризуется развитием уплотнений в области ступни. Если посмотреть на фото подошвенного фасциита такой формы, можно увидеть округлые выпячивания в средней части свода стопы. Чтобы избавиться от узлов, часто приходится прибегать к хирургическому вмешательству.
- Двусторонний. Фасциит развивается на обеих ногах. При двустороннем течении болят не только подошвы, но и спина.
Плантарным фасциитом страдают многие, развиться он может у каждого человека. В группу риска входят спортсмены, люди с лишним весом, плоскостопием, «стоячей» работой. Воспалительные процессы в пятках возникают у больных сахарным диабетом.

Фасция – соединительная оболочка, которая покрывает органы, сосуды, нервы и выполняет опорную и трофическую функцию. При появлении воспаления больной начинает испытывать сильную, острую боль в районе пятки. Она усиливается в утренние часы, потом проходит.
При первых признаках фасциита необходимы точная диагностика и обязательное лечение. Методов избавления от боли много:
- народная медицина;
- физиотерапевтические;
- медикаментозные;
- блокирование болезни инъекциями;
- хирургическое вмешательство.
В народе фасциит именуют пяточной шпорой. Называть так заболевание не совсем корректно. Шпора – это костный нарост, следствие плантарного фасциита, который не вылечили.
Гигрома стопы у ребенка
Или как ещё называют это грибковое заболевание «стопа атлета». Это заболевание характеризуется жжением, зудом и покраснением кожи. Передаётся оно при прямом контакте с носителем инфекции. Зачастую заражение происходит в раздевалках, бассейнах и спортзалах.
[1], [2], [3], [4], [5], [6]
Метатарзалгия вызывает боль в подошве стопы, а именно в зоне крепления пальцев к ступне. Болезненность наблюдается во всех пальцах, исключая первый и пятый. Причины появления болезни кроются в чрезмерных нагрузках, ношении узкой обуви, истончении жировой ткани стопы.
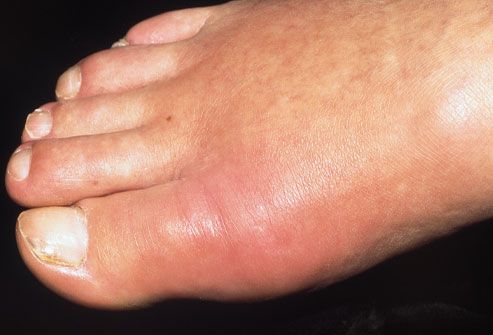
Артрит суставов сопровождается болью, отеком и скованностью движений. Наблюдается покраснение кожного покрова. Воспаление может быть следствием генетической предрасположенности, переохлаждения, травмы, приема медицинских препаратов и т.п.
Боль может возникать из-за мозолей, затвердеваний участков ступни, во время беременности. Мозоли и различные уплотнения подошвы появляются вследствие повышенного трения, чрезмерного давления на опорные зоны.
Грубые наросты отмерших клеток доставляют немало дискомфорта. Неудобная, тесная, на высоком каблуке обувь повышает риск появления ороговелостей и мозолей. Период беременности нередко сопровождается болями в подошве из-за растущей массы тела, смещения центра тяжести, перегрузки ступни.
Доброкачественное опухолевое образование медленно растет. Существуя длительное время, маленькая гигрома стопы (до 3см) может не доставлять никаких неудобств. Процесс разрастания сопровождается растяжением синовиальной сумки и тупой болью местного характера, усиление которой происходит во время физической нагрузки.
Опухолевое образование на подошве может даже не прощупываться. Заподозрить патологию позволяет шероховатая поверхность эпидермиса над гигромой, а также болевой синдром при движении.
Выделяют следующие симптомы гигромы стопы:
- со стороны кожного покрова – шероховатость и утолщение либо наоборот гладкость и неподвижность поверхности;
- по мере увеличения образования без воспаления – прощупывается подвижная, мягко-эластичная округлая опухоль с выраженной небольшой болезненностью;
- реакция на давление и движение – боль тянущего характера возникает в сухожилии/суставе;
- признаком воспаления является покраснение покрова кожи.
Клинически симптомы гигромы стопы проявляют себя по-разному, в зависимости от индивидуального течения патологического процесса, локализации опухоли. Некоторые пациенты отмечают снижение подвижности сустава.
При пальпации новообразование может быть как мягким, эластичным, так и плотным подвижным. Все случаи указывают на четкую ограниченность гигромы, плотно связанную основанием с прилежащими тканями. Эпидермис над опухолью свободно сдвигается.
Течение заболевания способно принимать хроническую форму с приступами длительной, сильной боли. Вследствие травмы из гигромы начинает сочиться жидкое содержимое, а при инфицировании присоединяются краснота, отечность и т.п.
Сухожильный ганглий или гигрома сухожилия стопы формируется в зоне сухожильных влагалищ и является доброкачественным, опухолевым, кистозным новообразованием. В преимущественном большинстве опухоль локализуется на лодыжке.
Сухожильная гигрома малой величины не вызывает неприятных ощущений, не представляет опасности. С ростом новообразования возможно сдавливания сухожилия, ограничение подвижности стопы, появление боли и дискомфорта при движении.
Причинами появления ганглия сухожилия может стать постоянное давление или трение на сухожильную область, а также полученная травма. Зачастую развитию опухоли предшествует бурсит (заболевание суставной сумки) и тендовагинит (проблема с сухожильной оболочкой).

Гигрома имеет капсулу, нередко многослойную, заполненную густой синовиальной жидкостью. Изнутри капсула представляет собой одно или многокамерное образование. Полость ганглия бывает изолированной либо сообщающейся с родительской синовиальной сумкой.
Этапы развития сухожильного новообразования:
- коллоидная трансформация синовиальной оболочки;
- образование кистоподобного выпячивания;
- наличие развитой опухоли.
Гигрома сухожилия стопы подразделяется на основные типы:
- изолированная форма – капсула ганглия существует отдельно от родительской оболочки, имеет крепление только у основания полости. Содержимое гигромы размещается в замкнутой полости;
- соустье – имеется сообщающийся канал, который соединяет гигрому с материнской полостью, обеспечивающий двусторонний отток содержимого (в родительскую полость и обратно из нее в опухолевую капсулу);
- клапан – в зоне крепления опухоли к родительской полости имеется клапан. Повышение давления в материнской области (при травмировании или чрезмерной нагрузке) способствует одностороннему проникновению синовиального содержимого в капсулу гигромы.
Гигрома стопы не вредит здоровью пациента, но доставляет массу неудобств своему хозяину. Данный факт делает необходимым удаление сухожильного ганглия.
Гигрома левой стопы
Стопа претерпевает большие физические нагрузки, особенно если род деятельности человека связан с активным и регулярным передвижением. Гигрома стопы развивается в области пальцев или на сухожилии. Факторами-провокаторами нередко выступают индивидуальные особенности организма пациента и его образа жизни.
В клинической практике чаще встречается гигрома левой стопы, что объясняется большей нагрузкой, приходящейся на левую конечность у правшей. Новообразование локализуется в зоне голеностопа либо с внешней стороны фаланговых костей.
Решение о методе лечения принимает врач после визуального осмотра и проведения дополнительных исследований.
Опухолевое новообразование разрастается с той стороны и в том месте, которое испытывает постоянное трение, давление, чрезмерную нагрузку. Факторами риска выступают: травмы, активные виды спорта, дискомфортная обувь.
Гигрома правой стопы формируется преимущественно у левшей, так как основная нагрузка приходится на правую сторону. Помимо эстетического дискомфорта, растущее новообразование причиняет боль ноющего, тянущего характера, усиливающуюся при физических нагрузках или передвижении.
Наличие гигромы стопы – это повод для консультации у специалиста, который предложит оптимальное лечение.
У детей гигрома представляет собой опухолевидное, шароподобное новообразование, величина которого варьируется в пределах 5-70мм. Появление опухоли связывают с патологическими процессами соединительнотканных около суставных структур.
Провокаторами выступают – большие физические нагрузки и травмы. Маленькие непоседы в активной игре могут легко вывихнуть палец на ноге, потянуть связку или ударить стопу. Нередко медицина сталкивается со случаями беспричинного развития патологического очага.
Как бы там ни было, растущая гигрома стопы у ребенка причиняет неудобство в процессе ходьбы. Близость опухолевого образования к нервным окончаниям обуславливает сильнейший болевой синдром, что вызывает у ребенка нежелание обуваться и даже двигаться.
Мелкие новообразования лечат консервативно:
- облучая ультрафиолетом;
- применяя парафиновые/грязевые аппликации;
- воздействуя электрофорезом.
Ганглии большого размера у детей подлежат оперативному удалению. Для детей старше десяти лет хирургическое вмешательство проводится под местным наркозом, малышам показана общая анестезия. Однако выбор обезболивания подбирается индивидуально.
Гигрома стопы у ребенка лечится:
- пункцией – в области опухоли делается небольшой прокол, через который эвакуируется содержимое ганглия, а свободная полость заполняется склерозирующим веществом;
- методом иссечения – образование вырезается до основания, подшивается. Обязательно накладывается тугая повязка.
- обработка лазерным лучом – бескровный способ с минимумом осложнений, в процессе нагревания не затрагиваются здоровые ткани.
Современные технологии позволяют отпустить ребенка домой спустя два-три часа после оперативного вмешательства, а продолжительность самой манипуляции не превышает двадцати минут.
Код по МКБ-10
- S93.0. Вывих голеностопного сустава.
- S93.3. Вывих другой и неуточнённой части стопы.
Вывих происходит на уровне таранно-пяточного и таранно-ладьевидного сочленений от чрезмерного непрямого насилия. Наиболее часто в результате избыточного сгибания и внутренней ротации стопы возникает вывих её кзади с супинацией и внутренней ротацией. Однако при изменении направления насилия возможны вывихи стопы кпереди, кнаружи и кнутри.
Симптомы подтаранного вывиха стопы
Характерна боль. Деформация стопы зависит от вида смещения. При задне-внутренних вывихах передний отдел стопы укорочен. Стопа смещена кнутри и кзади, супинирована и максимально согнута. По наружной поверхности выстоит таранная кость.
Диагностика подтаранного вывиха стопы
Окончательный диагноз ставят после рентгенографии.
Консервативное лечение подтаранного вывиха стопы
Обезболивание общее. К устранению вывиха приступают сразу по установлении диагноза. Промедление может привести к образованию пролежней в местах давления выступающими костями и за счёт быстро нарастающего отёка.
Больного укладывают на спину, ногу сгибают до угла 90° в коленном и тазобедренном суставах. Фиксируют голень. Стопу ещё больше смещают в сторону вывиха и производят тракцию по оси смещённого сегмента.
Вторым этапом создают противоупор в выстоящую кость, стопу возвращают в правильное положение. При вправлении слышен щелчок и появляются движения в голеностопном суставе. Накладывают заднюю корытообразную глубокую лонгету от концов пальцев до средней трети бедра на 3 нед.

При умеренном отёке можно наложить циркулярную повязку на этот же срок, но сразу же рассечь её по длине и отжать края. Сгибание в коленном суставе должно составлять 30°, в голеностопном — 0°. Через 3 нед заменяют гипсовую повязку на циркулярную, укоротив её до верхней трети голени.
Приблизительный срок нетрудоспособности
Отличие от пяточной шпоры
При воспалении фасций нет деформаций костной ткани. Болезнь сопровождается сильными болями. Но если посмотреть на стопу сзади, пятка обычной формы. Если патология не осложнилась, увидеть на снимках изменения трудно. Часто лечение подошвенного фасциита ограничивается консервативной терапией.
Подошвенная шпора отличается наличием костного бугра возле ахиллова сухожилия. Он хорошо виден на рентгене. Заболевание не вызывает сильного недомогания и доставляет только механические неудобства. Лечат шпоры в основном оперативным методом.
Вросший ноготь
Это малоприятное заболевание передаётся контактным путём. Грибок проникает в микротрещины на ногтях и прекрасно размножается в тёплой, влажной среде. Ноготь становится ломким, утолщается и обесцвечивается.
Эта, казалось бы, незначительная проблема может вылиться в серьёзные последствия, вплоть до инфицирования поражённого участка. Причина – неправильно обработанный ноготь или тесная обувь. Иногда вросший ноготь приходится удалять полностью.
Молоткообразная деформация пальца
Причиной этого заболевания может стать «разбалансирование» мышц, отвечающих за контроль движения пальцев, вследствие чего палец изгибается в межфаланговом суставе. Повлиять на развитие болезни может как наследственный фактор, так и ношение тесной обуви.
Из всех вывихов в суставах нижней конечности амбулаторному лечению подлежат лишь вывихи пальцев стопы. Наиболее частым среди них бывает вывих I пальца в плюснефаланговом суставе в тыльную сторону.
Код по МКБ-10
S93.1. Вывих пальца(ев) стопы.
Симптомы вывиха пальцев ног
I палец деформирован. Основная фаланга расположена над плюсневой под углом, открытым в тыльную сторону. Движения в суставе отсутствуют. Отмечают положительный симптом пружинящего сопротивления.
Диагностика вывиха пальцев ног
С помощью рентгенографии выявляют вывих I пальца стопы.
Лечение вывиха пальцев ног
Способ вправления точно такой же, как и при устранении вывиха I пальца кисти. После манипуляции конечность иммобилизируют узкой тыльной гипсовой лонгетои от нижней трети голени до конца пальца на 10-14 дней. Назначают последующее восстановительное лечение.
Трудоспособность восстанавливается через 3-4 нед.
[28], [29], [30], [31], [32], [33]
Плоскостопие
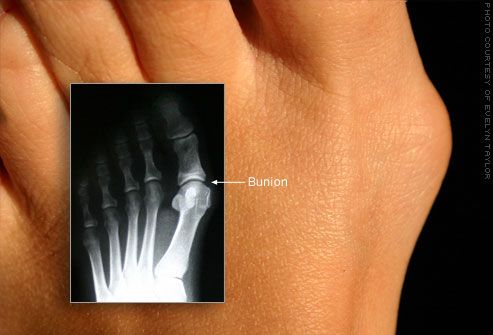
Плоскостопием называется деформация стопы, при которой подошва почти полностью соприкасается с землёй. Оно может быть обусловлено наследственностью, может развиваться в результате травм или заболеваний, например, ревматоидного артрита.
[7], [8], [9], [10], [11]
Область деятельности подолога
Чем занимается подолог и в какой области специализируется? Первое – это уход за ступнями. Если при первичном осмотре есть признаки какого-либо заболевания, то врач-подолог определяет причину и составляет план эффективного лечения с учетом всех особенностей и консультируясь с врачами смежных специальностей.
Один из аспектов – оказание услуг медицинского педикюра. Он в корне отличается от косметического — врач помогает деликатно устранить мозоли и натоптыши, загрубевшую кожу, трещины на пятках, вросшие ногти. Также делается пластика и протезирование ногтевой пластины в случае травмы или деформации.
Есть такие проблемы и заболевания стопы, которые требуют ранней диагностики и узкоспециального лечения:
- утолщение кожи;
- мозоли;
- бородавки;
- грибок ногтей;
- проблема вросшего ногтя;
- деформация ногтей
- особые заболевания, при которых нарушаются процессы трофики конечностей (сахарный диабет).
Также подолог занимается подбором корректирующего лечения стопы, включая массаж, физ-процедуры, протезирование ногтей (эстетическое, лечебное), а также дает рекомендации по лечебному уходу за стопами, профилактике заболеваний.
В первую очередь, он обеспечивает уход за ступнями. В случае, если обнаруживаются какие-либо признаки заболевания, он осуществляет профилактику и пытается найти причину. В область ухода входит медицинский педикюр.
От обычного он отличается тем, что здесь его выполняет не косметолог, а врач-подолог, который борется с пяточными трещинами, натоптышами, мозолями, потливостью и влажностью стопы. Помимо этого, подолог, используя корректирующие системы, лечит вросшие ногти, протезирует их. Также он дает рекомендации по дальнейшему уходу и использованию косметических средств.
Следующая область, в которой занят подолог, лечение «синдрома диабетической стопы». Он проявляется у больных диабетом, заключается в отсутствии чувствительности кожи стоп. С этим синдромом также связана огрубелость кожи и появление трещин между пальцами ног.
Прежде всего – качественным медицинским уходом за стопой. Ведь профилактика любых заболеваний всегда продуктивнее и дешевле лечения. Если уход осуществляется регулярно, специалисту гораздо проще заметить изменения, свойственные тем или иным заболеваниям.
Конечно, подолог не будет ставить диагноз, и тем более заниматься лечением, но, вовремя заметив признаки начинающейся проблемы, направит пациента к соответствующему врачу. А когда будет поставлен диагноз и назначено лечение, подолог будет проводить все предписанные процедуры. Например, многим знакома такая проблема, как мозоли.
Зачастую люди мучаются ими по много лет. Многие время от времени прибегают к радикальным методам – лазеротерапии, хирургическому удалению и тому подобному, и ничего не помогает. Для того чтобы бороться с проблемой эффективно, нужно знать, как она возникает и развивается.
И прежде, чем удалять мозоль, подолог направит пациента к ортопеду. Ведь возникновение мозоли – это ответная реакция кожи на усиленную нагрузку. Не сняв нагрузку, не перераспределив ее более равномерно, не возможно избавиться от мозолей.
Если проблема не очень серьезна, или связана, например, с неправильной постановкой пальцев, подолог может решить ее на месте, изготовив индивидуальный ортез (корректор) из силиконовой массы. Во всех остальных случаях консультация врача-ортопеда обязательна.
Такая же ситуация и в случае грибковых инфекций. Поставить диагноз и назначить лечение может только врач на основании анализа, а вот лечение будет проводить подолог (регулярные чистки и обработки препаратами, корректировку формы отрастающей ногтевой пластины).
В подологическом кабинете решается множество проблем, связанных со стопой, таких как лечение и специальная обработка трещин, коррекция вросших ногтей. При наличии современной аппаратуры, косметики и технологии совсем не обязательно бежать с этими проблемами к хирургу.
Большое количество современных методик позволяет подологу корректировать вросшие ногти даже в очень запущенных случаях и при наличии воспаления. Говоря о проблемах, которыми занимаются специалисты-подологи, нельзя обойти вниманием такую категорию пациентов, как диабетики.
Диабет – очень сложное и серьезное заболевание, приносящее с собой целый комплекс проблем. Одна из них так и называется «синдром диабетической стопы». Снижение иммунитета, ухудшение циркуляции крови, нейропатия (потеря чувствительности) – это далеко не все сложности, с которыми приходится сталкиваться подологу при работе с больными диабетом.
И, конечно, при уходе за стопами диабетика необходимо соблюдение огромного количества правил и ограничений. Это и высочайший уровень санитарного состояния кабинета, и точная, почти ювелирная обработка проблемных мест, ведь даже небольшая ранка при обработке чревата большими проблемами.
Но не только пациенты с серьезными проблемами могут оценить пользу от недавно появившихся подологических кабинетов. Регулярная гигиеническая обработка стоп без риска передачи инфекции от одного пациента к другому привлекательна сама по себе.