Механизм развития и классификация почечной гипертонии
Патогенез почечной гипертонии достаточно сложен и включает ряд последовательных механизмов. Запускает их, являясь главным провоцирующим фактором развития заболевания, снижение поступления крови к фильтрационному аппарату почек.
Скапливающиеся излишки жидкости и натрия в организме вызывают развитие отеков и повышают чувствительность сосудов к компонентам ренин-ангиотензин-альдостероновой системы. Все эти факторы провоцируют сужение сосудов, что в конечном итоге приводит к артериальной гипертензии – повышению давления в артериальной сети организма.
Фильтрация крови в почечных клубочках, вывод излишков жидкости и продуктов обмена – основная функция почек. Прогрессирование почечной гипертонии затрагивает именно эти процессы. В развитии гипертензии можно выделить три основных этапа:
- При патологии паренхимы уменьшается поступление крови в почки, нарушается ее фильтрация в почечных клубочках, происходит задержка жидкости, начинаются отеки. Ионы натрия не выводятся из органа, под их воздействием набухают стенки артерий, повышается тонус почечных сосудов и возрастает сопротивление току крови.
- Следствием сужения почечных сосудов является повышение уровня ренина, фермента, выделяемого специальными клетками и участвующего в расщеплении белка. Он взаимодействует с a-2-глобулином и способствует возникновению ангиотензина-II, провоцирующего синтез альдостерона в коре надпочечников. И гипертония почечного происхождения только усиливается.
- В почках уменьшается запас кининов и простагландинов, которые понижают высокое артериальное давление.
В результате образуется цикл, течение которого трудно остановить, т. к. один процесс одновременно является причиной другого.
Основными причинами возникновения и развития гипертензии являются следующие:
- различные повреждения сосудов;
- возникновение эмболы или тромбов;
- пороки развития почек и аорты;
- нефроптоз;
- развитие атеросклероза;
- воспаление аорты;
- сдавливание сосудов;
- камни;
- травмы.
Выделяют следующие основные условия, способствующие возникновению гипертензии:
- сахарный диабет;
- курение;
- нарушение обменных процессов;
- высокий уровень холестерина;
- прием алкоголя.
Нефрогенная или почечная артериальная гипертензия является патологическим состоянием, которое характеризуется стойким повышением артериального давления, связанным с патологией органов мочевыделительной системы или их сосудов. Среди множества пациентов, страдающих повышенным давлением, практически у трети оно имеет нефрогенное происхождение. Так как основной функцией почек является фильтрация крови, различные их заболевания сказываются на нормальном функционировании сердечно-сосудистой системы. Почечная гипертензия часто приводит к развитию серьезных осложнений, которые могут стать причиной потери трудоспособности и даже смерти пациентов.
Почечная гипертензия:
- классификация почечной гипертензии: вазоренальная и паренхиматозная формы;
- этиология почечной гипертензии: основные причины заболевания;
- патогенез почечной гипертензии: механизмы развития патологии.
Патогенез развития почечной гипертензии является очень сложным вопросом. На сегодняшний день известно, что в формировании этой патологии играют роль несколько основных факторов, возникающих при патологическом состоянии органов мочевой системы и их сосудов. К ним относятся: задержка натрия и воды, нарушения регуляции прессорных и депрессорных гормонов, стимуляция секреции вазопрессина, угнетение выделения натрийуретического фактора, повышение образования свободных радикалов, ишемия почки и различные генные нарушения. На фоне заболеваний и патологических состояний почек и их сосудов все эти факторы становятся патогенетическими компонентами возникновения почечной гипертензии.
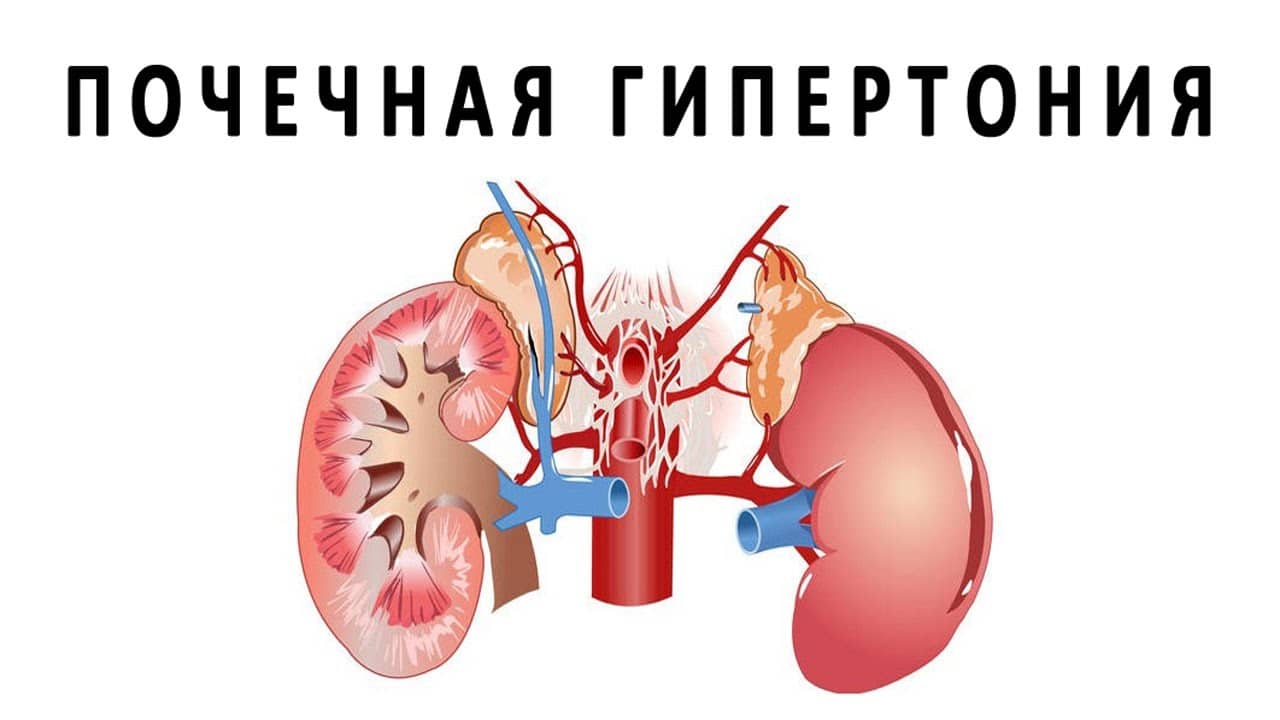
Функция почек – фильтрация артериальной крови, выведение излишков воды, ионов натрия и продуктов обмена. Механизм прост и известен из физики: диаметр «приносящего» сосуда больше, чем «выносящего», за счёт этой разницы и создаётся давление фильтрации. Процесс происходит в почечных клубочках, затем «очищенная» артериальная кровь вновь возвращается в артерию. Такой нонсенс даже получил своё название – чудесная артериальная сеть (лат. retemirabile), в отличие от системы сосудов печени, образующих тоже чудесную, но уже венозную сеть.
Пусковой момент для старта нефрогенной артериальной гипертензии – снижение притока крови к почкам и нарушение клубочковой фильтрации.
Начинается задержка натрия и воды, жидкость накапливается в межклеточном пространстве, нарастают отёки. Избыток ионов натрия приводит к набуханию сосудистых стенок, повышая их чувствительность к вазопрессорным (вызывающих сужение сосудов) веществам – ангиотензину и альдостерону.
Затем происходит активация системы ренин – ангиотензин – альдостерон. Ренин – фермент, расщепляющий белки, выделяется почками и сам не оказывает эффекта повышения давления, но в содружестве с одним из белков крови образует активный ангиотензин –II. Под его воздействием вырабатывается альдостерон, стимулирующий задержку натрия в организме.
Одновременно с активацией веществ, повышающих артериальное давление, в почках истощаются запасы простагландинов и калликреин-кининовой системы, способных это давление снизить. Образуется порочный круг (лат. сirculus mortum), когда процесс болезни «закольцовывается», замыкаясь и сам себя поддерживая. Именно этим объясняются причины стойкого повышения давления при артериальной гипертензии почечного генеза.
Нефрогенная гипертензия проявляется устойчивым ростом АД, связанным с проблемами мочевой системы. Каждый третий больной с высоким давлением имеет почечные проблемы. С возрастом процент вероятности развития патологии увеличивается.
Основная функция почек – это фильтрация крови с выводом натрия и воды. Механизм понятен из школьной физики: давление фильтрации создается благодаря различиям в сечении сосудов, которые приносят кровь и тех, которые ее выносят. Чистая кровь снова попадает в артериальную систему.
Пусковым крючком, обеспечивающим старт ПГ, является уменьшение поступления крови к области почек. Скапливаются излишки жидкости, появляются отеки. Натрий вызывает увеличение сосудов, повышается их восприимчивость к сужающим сосуды компонентам (альдостерон, ангиотензин).
Одновременно активизируется РААС (ренин-ангиотензин-альдостерон — система). Ренин, выделяемый для расщепления белков, самостоятельно давления не повышает, но вместе с белком синтезирует ангиотензин, под влиянием которого и активизируется альдостерон, способствующий накоплению натрия.
Параллельно с выработкой веществ, провоцирующих рост АД, уменьшается количество простагландинов, способствующих его понижению.
Все описанные нарушения влияют на нормальную работу сердца и сосудов. ПГ нередко сопровождается серьезными осложнениями, провоцирующими инвалидность, и даже смертельный исход.
Факторов, воздействующих на состояние и работу сердечно-сосудистой системы довольно много. Большинство из них может привести к повышению или понижению АД.

По отношению к почечной гипертензии выделяют 3 основные причины:
- Задержка ионов натрия и воды – обычный механизм формирования гипертензии при поражении паренхимы. При увеличении количества приходящей крови, в конце концов, приводит к нарушению фильтрации и своеобразному внутреннему отеку. Увеличивается объем внеклеточной жидкости, который провоцирует увеличение АД. Вместе с водой задерживаются ионы натрия.
В ответ увеличивается выработка дигиталисподобного фактора, который уменьшает реабсорбцию натрия. Но при заболевании почек гормон вырабатывается чересчур активно, что приводит к гипертонусу сосудов и, соответственно, повышает давление.
- Активизация РААС ренин-ангиотензин-альдостероновой системы. Ренин – один из гормонов, способствующих расщеплению белка, и сам по себе на состояние сосудов влияния не оказывает. Однако при сужении артерий выработка ренина увеличивается.
Гормон вступает в реакцию с α-2-глобулином, вместе с которым и образует чрезвычайно активное вещество – ангиотензин-II. Последний заметно повышает величину АД и провоцирует усиленный синтез альдостерона.
Альдостерон способствует всасыванию ионов натрия из межклеточной жидкости в клетки, что приводит к набуханию стенок сосудов, а, значит, к уменьшению сечения. К тому же он увеличивает чувствительность стенок к ангиотензину, что еще больше усиливает сосудистый тонус.
- Угнетение депрессорной системы почек – выполняет депрессорную функцию мозговое вещество органа. Активность ренина, ангиотензина и альдостерона вызывает выработку калликреина и простагландинов – веществ, активно выводящих натрий, в частности, из гладких мышц кровеносных сосудов. Однако возможности надпочечников не безграничны, а при пиелонефрите или других видах заболеваний весьма ограничены. В итоге депрессорные возможности органа исчерпываются, а постоянное высокое давление превращается в норму.
Почки фильтруют артериальную кровь, помогают вывести излишки жидкости из организма, ионы натрия и продукты жизнедеятельности. Механизм простой: размер «приносящего» кровеносного сосуда всегда больше, чем «выносящего», вследствие этого наблюдается давление в процессе фильтрации.
Данный биохимический процесс в организме происходит в почечных клубочках. После очищенная биологическая жидкость вновь возвращается в артериальное русло. В медицинской практике такой процесс получил название «чудесная артериальная сеть». В отличие от системы сосудов печени, которые также образуют «чудесную», но уже венозную сетку.
Патофизиология аномального процесса базируется на снижение притока крови к почкам, расстройстве клубочковой фильтрации. Происходит задержка воды в организме, она начинает скапливаться на клеточном уровне, проявляется отечность нижних конечностей, лица.
Набухают стенки кровеносных сосудов, вследствие чего наблюдается увеличение чувствительности к веществам – ангиотензин и альдостерон, которые провоцируют сужение капилляров и артерий.
Затем активизируется цепочка ренин – ангиотензин – альдостерон. Ренин – гормон, который способствует расщеплению белков, выделяется почками, самостоятельно не способен воздействовать на показатели артериального давления. Однако в комбинации с другими белковыми компонентами образует активную форму ангиотензина-2, что приводит к выработке альдостерона, который задерживает жидкость в организме.
Причины и механизм развития
В зависимости от основного причинного фактора выделяют три формы ПГ:
- Паренхиматозная почечная гипертония развивается при заболеваниях, связанных с непосредственным разрушением функционально активной ткани органа – пиелонефрите, гломерулонефрите, поликистозе и других дисплазиях, туберкулёзе почек, сахарном диабете, нефропатии беременных.
- Реноваскулярная (синоним – вазоренальная) ПГ обусловлена сосудистыми изменениями при атеросклерозе, тромбозе или аневризме стенки почечной артерии, пороках развития сосудов.
- При смешанной форме заболевания наблюдается сочетанное паренхиматозное и сосудистое поражение почек.
Данная проблема возникает по причине поражения тканей почек, в результате чего происходит сужение почечных артерий и нарушается функция почек.
Это выражается в увеличении объема жидкости в организме и повышенной концентрации натрия, так как почки не справляются с его выведением. Результатом таких процессов и изменений становится почечная артериальная гипертензия.
Механизм развития заболевания примерно таков. В ответ на раздражение рецепторов почек происходит дополнительное выделение гормона ренина, что приводит к усилению периферического сопротивления кровеносных сосудов. Это сопротивление, в свою очередь, стимулирует выброс гормонов коры надпочечников, из-за этого происходит задержка воды и натрия. Повышается тонус почечных сосудов, в них появляются образования, ограничивающие движение крови и ее доставку к сердцу.
Почему происходит поражение почечной ткани? Причиной этому становятся различные заболевания. Таким образом, синдром почечной артериальной гипертензии – это вторичная проблема, и для ее устранения необходимо направить усилия на устранение основного заболевания.
Причинами развития почечной гипертензии могут быть врожденные и приобретенные патологические состояния. К врожденным поражениям относятся:
- дисплазия, гипоплазия, тромбоз и эмболия почечной артерии;
- артериовенозная фистула почки;
- аномалии развития аорты и почечной артерии;
- травмы сосудов почек;
- врожденные аномалии почек;
- аномалии других структур мочевой системы: мочеточников, мочевого пузыря, мочеиспускательного канала.
Приобретенные поражения, которые могут стать причиной развития почечной гипертензии:
- атеросклероз или тромбоз почечной артерии;
- нефроптоз;
- аортоартериит с поражением почечной артерии;
- аневризма почечной артерии;
- артериовенозная фистула;
- сдавление почечной артерии опухолями, кистами, спайками или гематомами.
Причины повышенного почечного давления бывают двух типов.
Врожденные:
- дисплазия, гипоплазия, тромбозы и эмболия;
- артериовенозная фистула почки;
- травмы сосудов;
- аномалии аорты и отделов мочевой системы.
Приобретенные:
- атеросклероз артерии;
- артериовенозная фистула;
- нефроптоз;
- аневризма;
- аортоартериит;
- сдавленная опухоль, гематомы или кисты артерий.
Патогенез развития ПГ до конца не исследован. Во многих случаях он связан со стенозом артерий, особенно это актуально для пациентов старше 50 лет.
Классификация почечной гипертензии: вазоренальная и паренхиматозная формы

В настоящее время выделяют три основных формы почечных артериальных гипертензий:
- Паренхиматозная гипертензия бывает двусторонней и односторонней. Причинами двусторонней гипертензии могут быть гломерулонефрит, диабетический гломерулосклероз, нефросклероз, врожденные или приобретенные почечные заболевания. Причинами односторонней гипертензии могут быть опухоли, гидронефроз, гибель нефронов. Общая черта этих форм – нарушение функций паренхимы, которая несет ответственность за регуляцию оттока жидкостей.
- При вазоренальной гипертензии происходит сужение почечных артерий. Основной причиной являются тромбы, атеросклероз, аневризм и разрушение стенок сосудов. Эта форма встречается почти у 90% детей до 10 лет и в 55% случаев у пожилых людей. Иногда ее симптомы путают с симптомами других заболеваний.
- Смешанная нефрогенная гипертензия возникает при сочетании указанных ранее видов.

Внимание! Различия реноваскулярной гипертензии от артериальной гипертонии определяются в процессе диагностики и представлены в таблице ниже.
| Классическая форма | Реноваскулярная форма |
|---|---|
| Возникает из-за нарушений центральной нервной и вегетативной нервной систем, ведущих к спазму сосудов | Возникает из-за нарушений функций почек |
| Характеризуется постепенным повышением артериального давления | Характеризуется резким повышением артериального давления |
| Существует большая разница между показателями систолы и диастолы | Разница между показателями систолы и диастолы незначительная |
- Транзиторная, при которой повышение АД непостоянно, изменения глазного дна могут еще не выявляться, левый желудочек сердца имеет нормальные размеры.
- Лабильная – АД увеличено не постоянно и умеренно, но для его нормализации нужно принимать меры, обнаруживается увеличение левого желудочка и сужение сосудов глазного дна.
- Стабильная, при которой у пациента стабильно высокое давление, но оно эффективно нормализуется с помощью гипотензивных препаратов. Выявляются значительные изменения сосудов глазного дна и существенное увеличение левого желудочка.
- Злокачественная гипертензия представляет собой быстро развивающийся недуг. К выше перечисленным поражениям добавляются признаки нарушения деятельности ЦНС, такие как сильное головокружение, расстройства памяти и интеллектуальных функций, возможна сильная тошнота и рвота.
Опасность недуга
Почечная гипертензия опасна своими осложнениями и теми последствиями, к которым приводит поражение сосудов глазного дна, сердца и мозга. У многих пациентов снижается зрение, возможны кровоизлияния в сетчатку и развитие полной слепоты. Атеросклероз сосудов, нарушение липидного обмена – нередкие последствия гипертензии. Расстройства мозгового кровообращения, поражение артерий, развитие почечной или сердечной недостаточности способны привести человека к инвалидности и даже к смерти.
В классификации почечной артериальной гипертензии принято выделять две формы патологического процесса:
- вазоренальная гипертензия – является симптоматической формой артериальной гипертензии, которая возникает в результате ишемии паренхимы почек на фоне поражения магистральных почечных артерий. Эта форма почечной гипертензии в свою очередь делится на врожденную и приобретенную;
- паренхиматозная почечная гипертензия является результатом множества диффузных заболеваний почек, при которых значительное повышение артериального давления связано с поражением клубочков почек и внутриорганных мелких артериальных сосудов.
Почечные гипертензии (ПГ) разделяют на три группы:
- Паренхиматозная: развивается при заболеваниях с повреждением тканей почек (паренхимы), таких как пиело- и гломерулонефрит, почечный поликистоз, сахарный диабет, туберкулёз, системные болезни соединительной ткани, нефропатия беременных. Все пациенты с такими недугами входят в группу риска по ПГ.
- Вазоренальная гипертензия (реноваскулярная): причина повышения давления – изменение просвета почечных артерий вследствие атеросклероза, тромбоза или аневризмы (локального расширения), либо пороков развития сосудистой стенки. Среди детей до десятилетнего возраста, почти 90% почечных гипертензий относятся именно к реноваскулярной форме; у пожилых на её долю приходится 55%, а в категории пациентов с хронической почечной недостаточностью – 22%.
- Смешанная нефрогенная артериальная гипертензия: рассматривается как следствие сочетания паренхиматозного поражения почек с изменёнными артериями — при нефроптозе (опущении почек), опухолях и кистах, врождённых аномалиях почек и их сосудов.
Виды нефрогенных гипертензий:
- Паренхиматозная ПГ возникает при болезнях, связанных с повреждениями почечной ткани. В группе риска по почечной гипертонии – больные с пиело- и гломерулонефритами, сахарным диабетом, поликистозом почек, туберкулезом, нефропатией у беременных.
- Реноваскулярная (вазоренальная) гипертония обусловлена повышенным давлением, связанным с изменением артерий при атеросклерозе, пороках сосудистой системы, тромбозе и аневризме. Эта форма ПГ часто встречается у детей (90% в возрасте до 10 лет), у пожилых пациентов доля вазоренальной ПГ составляет 55%.
- Смешанная форма ПГ предполагает сочетание паренхиматозного поражения почек с артериальным. Диагностируется у пациентов с нефроптозом, новообразованиями и кистами, врожденными проблемами почек и аномальными сосудами.

Нарушения в работе почечных артерий могут появляться практически при любом заболевании почек. Однако современная классификация выделяет 3 основные группы.
Ренопаренхиматозные – причиной выступает поражение паренхимы. Это оболочка органа, состоящая из коркового и мозгового слоя. Ее функция – регуляция накопления и оттока жидкости. При нарушениях в ее работе, появляется обратный артериальный кровоток, отечность, в кровь и мочу попадает белок.
Вызывают диффузные изменения в паренхиме следующие недуги:
- красная волчанка, склеродермия и другие системные заболевания;
- пиелонефрит и гломерулонефтрит – наиболее распространенные причины;
- мочекаменная болезнь;
- почечный туберкулез;
- диабет;
- аномалии почек как врожденные, так и приобретенные.
Причиной может стать и постоянно действующий механический фактор – сдавливание мочевыделительных путей, например.
Реноваскулярные – при этом сечение одной или нескольких артерий уменьшается на 75% .
Двухсторонний стеноз – собственно сужение сосуда, или стеноз одного органа очень быстро вызывает почечную недостаточность. К счастью, реноваскулярная гипертензия нераспространенна: всего 1–5% от всех случаев. Однако именно она чаще всего приводит к злокачественному течению недуга.
Причинами реноваскулярной гипертензии выступают:
- атеросклероз – в 60–85%, особенно в старшей возрастной группе;
- аномалия развития кровеносных сосудов; механическое сдавливание – опухоль, гематома, киста, приводят к тому же результату.
Отличительным признаком этой группы является низкая эффективность гипотензивных средств даже при очень высоком давлении.
Смешанные – сюда входят любые комбинации повреждений паренхимы и сосудов. Причиной могут служить кисты и опухоли, нефроптоз, аномалии артериальных сосудов и другое.
Почечная артериальная гипертензия бывает следующих видов:
- Ренопаренхиматозный вид. Патогенез обусловлен повреждениями мягких тканей почек вследствие сахарного диабета, туберкулеза, системных патологий соединительной ткани, нефропатии беременных. Все эти диагнозы автоматически относят пациента в группу риска.
- Ренальная гипертензия. В этом случае почечная гипертония развивается из-за преобразования просветов почечных артерий. «Толчком» становятся атеросклеротические изменения, локальные аневризмы, образование сгустков крови, пороки сердечно-сосудистой системы.
- Нефрогенная смешанная форма представлена комбинацией первого и второго типа на фоне изменения артерий. Обычно развивается при опущении почек, кистах, опухолевых новообразованиях. Если в истории болезни имеются врожденные аномалии сосудов.
Практически 90% почечных гипертоний относятся к вазоренальной гипертензии; у пожилых людей на ее долю приходится 55% от всех случаев заболеваемости.
Признаки и симптомы
Основные симптомы гипертонической болезни и заболеваний почек включают в синдром почечной артериальной гипертензии. Характерно течение злокачественное и доброкачественное. Признаками злокачественного течения гипертензии являются:
- резкое повышение АД, диастола выше 120 мм ртутного столба;
- снижение остроты или потеря зрения;
- болезненные ощущения в затылочной области головы;
- головокружение;
- рвота;
- уменьшение когнитивных способностей;
- приступы сердцебиения и сбои в работе сердца;
- повышение тревожности.
При доброкачественном течении гипертензии нет скачков артериального давления, но оно держится на стабильно высоком уровне. Пациент может жаловаться на тошноту, слабость, одышку, недомогание, трудности в запоминании и боли в голове.
Заболевания почек могут дополнять картину такими симптомами, как:
- мучительные ощущения в районе поясницы;
- повышение температуры тела;
- увеличение объема мочи;
- отечность конечностей;
- более частые позывы к мочеиспусканию.
Почечная артериальная гипертензия — трудно диагностируемое заболевание из-за невнятного характера симптомов. К тому же картина усложняется за счет других болезней: пиелонефрита, кисты, сердечной недостаточности и так далее.
К общим признакам, свойственным почечной гипертензии, относят:
- резкое увеличение давления без видимых причин – 140/120 является «стартовой точкой»;
- боль в районе поясницы, не зависящая от физических усилий;
- отечность рук и ног;
- тупая головная боль, как правило, в затылочной части;
- раздражительность, панические атаки;
- обычно недуг сопровождается расстройством зрения, вплоть до его потери;
- слабость, возможно одышка, тахикардия, головокружения.
Спутать почечную гипертензию с другим заболеванием довольно просто. Но, учитывая, что именно этот недуг в 25% случаях принимает злокачественный характер, установка правильного диагноза как нельзя более актуальна.
Более характерными признаками артериальной гипертензии почечного генеза, которые, однако, можно установить только при врачебном осмотре, являются состояние левого сердечного желудочка, величина диастолического давления и состояние глазного дна. Из-за нарушения в кровообращении глаза последний признак позволяет диагностировать болезнь даже при отсутствии всех других симптомов.
По отношению к совокупности этих признаков различают 4 симптоматические группы гипертензии.
- Транзиторная – патология левого желудочка не выявляется, увеличение АД имеет непостоянный характер, изменения глазного дна также непостоянны.
- Лабильная – увеличение давления непостоянно и носит умеренный характер, однако самостоятельно уже не нормализуется. Сужение сосудов глазного дна и увеличение левого желудочка выявляются при обследовании.
- Стабильная – давление постоянно высокое, но гипотензивная терапия эффективна. Увеличение желудочка и нарушение сосудов носят значительный характер.
- Злокачественная – АД высокое и устойчивое – около 170– Недуг развивается стремительно и приводит к поражению сосудов глаз, мозга и сердца. К обычным симптомам добавляются признаки нарушения ЦНС: рвота, сильное головокружение, расстройство памяти, когнитивных функций.
Вторичная (симптоматическая) артериальная гипертензия — симптомы и лечение
Комплекс симптомов почечной гипертензии суммируется из признаков, присущих артериальной гипертензии и болезням почек. Выраженность нарушений, степень их внешнего проявления, зависят от клинической формы заболевания – доброкачественной (медленно развивается) или злокачественной (протекает быстро).
Доброкачественная: артериальное давление стабильно, тенденции к его снижению нет, диастолическое («нижнее» давление) повышено больше, чем систолическое («верхнее). Основные жалобы – на неприятные ощущения в области сердца, одышку, слабость и головокружения. Общее состояние удовлетворительное.
Злокачественная: диастолическое давление поднимается выше 120 мм рт. ст. Часто страдает зрение, возможно его неожиданное ослабление и даже полная потеря, связанная с нарушением кровоснабжения сетчатки глаз (ретинопатия). Постоянные, сильные боли в голове, частая локализация – затылок. Тошнота и рвота, головокружение.
Основные проявления нефрогенной артериальной гипертензии:
- Начало внезапное, не зависит от физической активности и стрессов;
- Повышение давления связано с резкими болями в пояснице (важное отличие от эссенциальной гипертензии) после травмы области почек, либо операции или почечных заболеваний;
- Возраст – молодой, гипертензия прогрессирует быстро;
- Среди ближайших родственников нет гипертоников, от которых пациент мог бы унаследовать склонность к гипертензии;
- Нарастающие отёки, динамичное развитие симптомов (злокачественное течение болезни);
- Обычные лекарства, которые применяют для снижения артериального давления, не действуют.
Комплекс формируется из симптомов АГ и основного заболевания почек. Проявление признаков зависит от формы болезни: доброкачественная развивается постепенно, злокачественная – стремительно.
Первый вариант характеризуется стабильностью АД с преимущественным ростом диастолического давления. Жалобы на одышку, упадок сил, дискомфорт в сердце.
Второй вариант отличается повышенным давлением, резким ослаблением зрения (вплоть до полной его потери). Это связано с плохим кровообращением в сетчатке. Жалобы на острую головную боль, сопровождающуюся рвотой и головокружением.
Типичные признаки патологии сходны с симптомами артериальной гипертонии: тахикардия, головокружения и головные боли, панические атаки, уменьшение мозговой активности (проблемы с памятью, снижение концентрации внимания).
Почечная гипертензия обычно проявляет себя на фоне повреждения почек при некоторых заболеваниях (пиелонефрит, сахарный диабет, гломерулонефрит), поэтому ее симптомы всегда связаны с основной болезнью.
Среди распространенных жалоб:
- боли в пояснично-крестцовом отделе позвоночника;
- частые позывы к мочеиспусканию;
- двойное увеличение суточной нормы мочи;
- периодическое повышение температуры;
- быстрая утомляемость, общее недомогание.
Болезнь начинается внезапно, повышение давления сопровождается болью в поясничном отделе. Склонность к ПГ можно унаследовать от родителей-гипертоников. Обычные лекарства, предназначенные для понижения давления, в таких ситуациях не работают.
Клиническая картина ПГ зависит от степени изменения АД, первоначальным состоянием почек, осложнениями (сердечной недостаточностью, инфарктом, поражением сетчатки глаз и сосудов мозга).
Артериальная гипертония – далеко не редкое заболевание. Чем старше становится человек, тем больше вероятность наличия у него гипертонии. Встречается такая патология и у молодых. Никто не застрахован от развития серьезных осложнений, поэтому в любом возрасте необходимо проводить адекватное и своевременное лечение.
- Описание заболевания
- Классификация по этиологическому фактору
- Почечная артериальная гипертензия
- Эндокринная артериальная гипертензия
- Гемодинамическая или сердечно-сосудистая артериальная гипертензия
- Артериальная гипертензия центрального генеза
- Гипертензия лекарственной этиологии
- Симптомы и методы выявления
- Способы лечения
Выделяют первичную, или эссенциальную, артериальную гипертензию – врачи именуют ее «гипертоническая болезнь». Она встречается гораздо чаще и характеризуется стойким увеличением уровня давления в сосудах при отсутствии какой-либо причины. Подобную болезнь еще называют идиопатической. Еще есть вторичная гипертензия, возникающая вследствие патологии какого-либо органа или системы.
Описание заболевания
Вторичная, или симптоматическая артериальная гипертензия, – это патология, при которой регистрируется повышение цифр артериального давления (АД), обусловленное другим заболеванием и носящее вторичный характер. Например, при поражении почек, сосудов, эндокринной системы. Регистрируется в 5-10 % случаев среди людей, имеющих повышенное АД. Однако если принимать во внимание злокачественное течение гипертонии, то частота встречаемости достигает уже 20 %. Нередко регистрируется у молодых – в 25 % случаев в возрасте до 35 лет.
Растет вероятность развития тяжелых осложнений, например, инфаркта или инсульта даже у людей молодого возраста. Терапевтическое воздействие подразумевает лечение первичного заболевания, вызывающего повышение давления. Коррекция уровня артериального давления с помощью лекарственных препаратов при нелеченом первичном заболевании чаще всего эффекта не дает.
В зависимости от причины возникновения вторичной гипертензии выделяют следующие виды заболевания.
Болезнь Такаясу представляет собой хроническое аутоиммунное воспаление, поражающее преимущественно аорту и ее основные ответвления.
В процесс чаще всего вовлекаются дуга аорты, сонная, безыменная и подключичная артерия, реже – мезентриальная, подвздошная, почечная, коронарная и легочная артерии.
Впервые заболевание было описано врачом Микито Такаясу в 1908 году, который отметил специфические сосудистые проявления на сетчатке глаз пациентов. Некоторые из его коллег отметили, что подобные проявления часто сопровождаются отсутствием пульса на запястных артериях.
Этиология болезни Такаясу не выяснена, но исследования показали ее четкую связь с инфекционно-аллергическими и аутоиммунными факторами.
Наиболее вероятной считается генетическая предрасположенность пациентов к патологии, что также подтверждается рядом исследований. У людей с этим диагнозом часто выявляют лимфоцитарный антиген МВ-3 и ген HLA-DR4.
Классификация
В начале заболевания в стенках аорты и ее крупных ответвлений начинается воспалительный процесс, который со временем прогрессирует.
В сосудах накапливаются иммунные комплексы, после чего происходят микронадрывы сосудистой оболочки, склерозирование стенок, повышается тромбообразование. На поздних стадиях воспаление трансформируется в атеросклеротическое поражение сосудов, вовлеченных в патологический процесс.
Диагностика почечной гипертонии
При признаках гипертензии или высоких цифрах артериального давления обратитесь за медицинской помощью как можно раньше. Проводить дифференциальную диагностику, а в дальнейшем и лечить вас будет врач-терапевт. По показаниям проводятся консультации кардиолога, нефролога (уролога) и других специалистов.
Комплекс диагностических мероприятий при подозрении на почечную гипертензию включает:
- сбор жалоб и анамнеза;
- общие лабораторные тесты: ОАК, ОАМ, БАК, пробы по Нечипоренко и Зимницкому;
- УЗИ почек;
- экскреторное урографическое исследование;
- почечную ангиографию;
- радиоизотопную ренографию;
- биопсию почки.
В ходе обследования специалист определяет заболевание, ставшее возможной причиной повышения давления, и составляет дальнейший план лечебных мероприятий.
Даже некоторые из указанных выше признаков гипертензии – повод для проведения диагностики, которая должна включать в себя следующие исследования:
- Врач собирает анамнез, уточняет наследственность, время возникновения первых симптомов гипертензии.
- Проводится забор мочи и крови, в том числе крови из почечной вены;
- Тонометром измеряется давление на обеих руках, в различном положении тела.
- В районе над пупком прослушиваются систолические шумы, создаваемые течением крови по суженным артериям.
- Проводится ультразвуковая диагностика почек, в результате которой врач может получить информацию о строении почек, их размерах, возможном воспалении, наличии опухолей.
- Вводится контрастное вещество и проводится наблюдение за скоростью его распространения в почках и особенностями тока крови.
- Послойные изображения сосудистого рисунка почки получают в процессе проведения компьютерной томографии и МРТ.
- С помощью метода ангиографии определяется место, вид и протяженность нарушений почечных сосудов. Одновременно проводятся рениновые тесты, позволяющие подтвердить гипертензию.
- В процессе проведения биопсии врач берет пробу почечной ткани и уточняется тяжесть гипертензии.
- Проводится исследование левого желудочка сердца.
- Обязательно проведение диагностики сосудистого рисунка глазного дна.
Сегодня повышение артериального давления у молодых людей диагностируется в основном при прохождении военной комиссии перед вступлением в ряды армии.
Основные диагностические признаки – состояние левого желудочка и глазного дна, показатели диастолического давления.
Для постановки диагноза требуется обследование, которое может выявить все эти признаки, а также другие проявления основного заболевания и последствия гипертензии.
Пациенту делается ЭКГ, УЗИ сердца, проводится осмотр у офтальмолога, берутся анализы. Показатели давления необходимо проследить в динамике, чтобы иметь представление, насколько стойкой стала гипертензия и каковы цифры систолического и диастолического давления. Исследованию подлежат почки, надпочечники, аорта, почечные артерии. Необходимо определить в крови и моче количество натрия и калия, гормонов. Применяются такие методы, как рентген с радиоизотопами, ангиография сосудов.
Клинические признаки
- Шумы в области артерий почек;
- Некоторое количество белка в моче;
- Уменьшение удельного веса мочи;
- Асимметрия показателей давления на левой и правой руках;
- Увеличение размеров левого желудочка.
Поводом для назначения обследования, как правило, становится повышение артериального давления. При этом возможно наличие сопутствующих симптомов, но их может и не быть некоторое время. Необходим мониторинг АД в разное время, с разной нагрузкой и в разном положении тела пациента.
После постановки диагноза лечение не следует откладывать. Оно зависит от тяжести и степени поражений, от общего состояния пациента и его индивидуальных особенностей.
Данный метод лечения является основным. Его цель – по возможности избавление от основного заболевания и сохранение или восстановление функции почек. Один из методов терапии – диета. Для лечения транзиторной гипертензии этого бывает достаточно.
Особенности диеты
Назначается так называемый стол № 7, основные ограничения которого – это снижение количества соли и белка. Предусмотрена постепенная замена животных белков растительными. Главное ограничение касается натрия и продуктов, его содержащих. Нужно строго ограничить соль, не солить блюда в процессе приготовления, исключить консервированные продукты, копчености, твердые сыры, квашеную капусту, ржаной хлеб.
Болезнь диагностируют лабораторными методами, урографией, радиоизотопной ренографией, биопсией почки.
При первичном обращении назначают общее обследование. Среди обязательных исследований – анализы мочи и крови из вен почки для выявления энзима, провоцирующего повышение АД.
Для детального изучения причин заболевания и степени повреждения органов проводят УЗИ (данные о размерах и строении почек, возможных опухолях, кистах, признаках воспаления), при подозрении на злокачественные изменения назначают МРТ.
Симптом вазореальной ПГ при прослушивании зоны выше пупка – систолический шум, отдающий назад, к позвоночнику и по бокам живота. Контролируются изменения рисунка сосудов глаз: сетчатка отекает, сосуды уже нормы, наблюдаются кровоизлияния. Падает зрение. Диагностика почечной недостаточности – очень важный этап терапии. Реальная помощь больному возможна только после выявления всех причин повышения АД.
Поводом к обследованию обычно является повышение АД и сопутствующие симптомы. При отсутствии последних – например, при вазоренальной гипертензии, болезнь может быть обнаружена случайно.
- Первым этапом обследования является изменение АД при разном положении тела и при выполнении и некоторых упражнений. Изменение позволяет локализовать участок.
- Исследования крови и мочи – при нарушениях в работе почек белок в крови подтверждает диагноз. Кроме того, берут кровь из вен почки, чтобы обнаружить энзим, способствующий повышению кровяного давления.
- Вазоренальная гипертензия сопровождается систолическим шумом в зоне пупка.
- УЗИ – позволяет установить состояние почек, наличие или отсутствие кисты, опухоли, воспаления, патологий.
- При подозрении на злокачественное течение назначают МРТ.
- Исследование глазного дна – сужение сосудов, отек.
- Радиоизотопная реография осуществляется с помощью радиоактивного маркера. Позволяет установить степень функциональности органа. В частности, скорость выведения мочи.
- Экскреторная урография — обследование мочевыводящих путей.
- Ангиография – позволяет оценить состояние и работу кровеносных сосудов.
- Биопсия – для цитологического исследования.
Лечение нефрогенной формы заболевания
Почечная гипертония обладает высокой агрессивностью и быстро вызывает повреждение сосудов жизненно важных органов – сердца и головного мозга. Стандартные схемы терапии пациентов с повышенным давлением часто бывают неэффективными при данной патологии. Крайне важно начать лечение сразу после постановки диагноза и определения ведущего синдрома. При этом предпочтение отдается инвазивным хирургическим методам, воздействующим непосредственно на причины заболевания.
Всем больным, страдающим нефрогенной гипертензией, назначается специализированная диета с ограничением соли, острых, жирных и пряных блюд, газированных напитков, кофе и алкоголя. Такая схема питания поможет снизить нагрузку на почки и нормализовать давление.
Медикаментозная коррекция состояния проводится одновременно с терапией основного заболевания. Среди препаратов выбора:
- тиазидовые диуретики;
- бета-адреноблокаторы;
- допегит;
- прозерин.
Опасность почечной гипертонии, симптомы, диагностику и лечение которой мы рассмотрели выше, заключается в прогрессирующем течении, недостаточном отклике на проводимое лечение и высоком риске формирования осложнений. Чтобы предупредить развитие заболевания, важно вести ЗОЖ, поддерживать достаточную физическую активность, правильно питаться и беречь почки, которые играют большую роль в нашем организме.
Лечебные методы зависят от формы гипертензии, тяжести, стадии и степени заболевания, выявленного в процессе диагностики. Прежде чем лечить почечную гипертонию, следует провести обследование надпочечников.
Выделяют три основных стадии гипертензии:
- Транзиторная. Один из признаков – периодическое повышение артериального давления. Нарушения в сердце поддаются коррекции.
- Течение стойкой (стабильной) стадии гипертензии течение характеризуется высоким давлением. Анатомические нарушения сердца и почек четко обозначены.
- При злокачественной стадии гипертензии показатели артериального давления редко опускаются ниже 170 мм ртутного столба. Происходит поражение мозга, сердца и глазного дна.
Лечение гипертонии при почечной недостаточности обуславливается выявленными симптомами и результатами диагностики.
Таблетки, которые назначаются больному, обычно способствуют стабилизации артериального давления и излечению от гипертензии. Часть из них останавливает синтез ангиотензина-II, например, каптоприл. Другие понижают возникновение ренина (пропранолол). Для снятия воспаления, уменьшения чувствительности стенок артериальных сосудов назначают глюкокортикоиды (преднизолон). Для лечения гипертензии принимают также и мочегонные препараты (диакарб).
Обязательным условием при назначении лечения является минимальное количество побочных эффектов на организм человека.
Лечащий врач должен постоянно наблюдать за процессом лечения и вовремя корректировать назначения. Неправильно подобранные методы терапии могут привести к следующим нарушениям в организме человека:
- изменение биохимии;
- заболевания сердца и органов выделения;
- ухудшение кровоснабжения мозга;
- кровоизлияние в сетчатку глаза.
Аппаратные методы
При недостаточной эффективности консервативных методов применяют аппаратное лечение гипертензии. Сегодня наиболее распространенным является фонирование. К телу прикладываются насадки виброакустического аппарата. Благодаря микровибрациям звука, возникающим в результате сокращения клеточных мышц, стимулируется выделение мочевой кислоты и разрушаются склеротические бляшки, облегчая течение гипертензии.
В особенно тяжелых случаях, на злокачественных стадиях гипертензии применяется хирургическое лечение:
- Балонная дилатация – в сосуд вводится катетер с баллоном на конце, который расширяется и приминает бляшки.
- При стентировании также вводится катетер, но в сосудистых стенках оставляют металлический каркас, предотвращающий его п овторное сужение.
- Метод шунтирования – в сосуды вставляются специальные протезы. По ним кровь идет в обход.
- Нефрэктомия (удаление органа).
О народных средствах
Использование народных методов при лечении гипертензии обязательно необходимо согласовать с врачом. Травы, обладающие мочегонным эффектом, надо принимать с осторожностью. Они могут приводить к дефициту калия, оказывать негативное влияние на сердце и другие органы и вызывать различные осложнения.
Впрочем, для того, чтобы попытаться остановить развитие гипертензии, можно воспользоваться некоторыми простыми рецептами:
- чаще есть лук и чеснок;
- каждый день принимать рыбий жар (одна чайная ложка);
- пить кефирный напиток с зеленью, чесноком и морской капустой;
- принимать свежие овощные соки, например, из моркови, свеклы и сельдерея.
Большую роль в сохранении здоровья играют физические упражнения, умеренный бег трусцой, упорядоченный распорядок дня, отказ от алкоголя и курения, отсутствие лишнего веса.
Гипертензия – крайне тяжелое заболевание. Игнорирование симптомов его возникновения и развития, отсутствие своевременной и правильной диагностики, несоблюдение рекомендаций врача может привести к непоправимым последствиям.
Клинические признаки
Медикаментозное лечение почечной гипертонии направлено на восстановление нормального АД с параллельной терапией основной болезни. Симптомы почечной АГ говорят о наличии осложнений, вызванных какими-то нарушениями. Для стабилизации АД используют:
- Тиазидовые диуретики и адреноблокаторы. Лечение продолжительное и непрерывное, с обязательным соблюдением диеты, ограничивающей количество употребляемой соли. Степень проявления почечной недостаточности оценивается по размерам клубочковой фильтрации, которую надо учитывать при разработке схемы лечения.
- Функции почек укрепляют гипотензивные средства. При вторичной ПГ наиболее эффективны допегит и празорин, защищающие органы до восстановления их нормального функционирования.
- На терминальной фазе ПГ необходим гемодиализ, в промежутках между процедурой назначают гипотензивное лечение. Курс содержит и средства для укрепления иммунной защиты.
При недостаточной эффективности медикаментозной терапии, при возникновении кисты и других аномалий рекомендуют оперативное и инвазивное лечение, например, баллонную ангиопластику.
Сосуды расширяются, раздувая баллон с катетером, который вводится в артерию. Вместе с микропротезом таким способом сосуд предохраняют от дальнейшего сужения.
Хирургические методы показаны при сохранении функций почек. Назначают при серьезных стенозах, перекрытых просветах артерий, недостаточной эффективности ангиопластики. При необходимости проводится нефрэктомия. В дальнейшем необходима трансплантация почки.
Лечение определяется тяжестью поражений, стадией недуга, общим состоянием пациента и так далее.
Целью его является сохранение функциональности почки и, конечно, излечение основного недуга:
- При транзиторной гипертензии зачастую обходятся соблюдением диеты. Главный ее принцип ограничение поступления натрий содержащих продуктов. Это не только поваренная соль, но и другие, богатые натрием продукты: соевый соус, квашеная капуста, твердые сыры, морепродукты и консервированная рыба, анчоусы, свекла, ржаной хлеб и так далее.
- Больным почечной гипертензией назначается диетический стол №7, предусматривающий снижение потребления соли и постепенную замену животных белков растительными.
- Если ограничение натрия не дает должного результата или плохо переносится, то назначают петлевые диуретики. При недостаточной эффективности увеличивают дозу, а не кратность приема.
- Препараты для лечения почечной гипертензии назначаются когда сужение сосудов не оставляет смертельной опасности.
- Из медикаментов применяют такие лекарства как тиазидные диуретики и андреноблокаторы, снижающие активность ангиотензина. Для улучшения функции органа добавляют гипотензивные средства. Лечение обязательно сочетается с диетой. Причем и в первом, и во втором случае врач должен наблюдать за выполнением диеты, так как последняя на первых порах может привести к отрицательному натриевому балансу.
- На терминальных стадиях назначают гемодиализ. При этом гипотензивное лечение продолжается.
- Хирургическое вмешательство осуществляется в крайних случаях, как правило, когда поражение почки слишком велико.
- При стенозах показана баллонная ангиопластика – в сосуд вводят баллон, который затем раздувается и удерживает стенки сосуда. К хирургическим это вмешательство еще не относится, но результаты дает обнадеживающие.
Баллонная ангиопластика
- Если же пластика оказалась неэффективной, назначают резекцию артерии или эндартерэктомию – удаление пораженного участка сосуда с тем, чтобы восстановить проходимость артерии.
- Может назначаться и нефропексия – почка при этом фиксируется в своем нормальном положении, что восстанавливает ее функциональность.
Синдром почечной артериальной гипертензии – вторичное заболевание. Однако приводит она к последствиям достаточно тяжелым, так что необходимо обратить на этот недуг особое внимание.
Почечная гипертензия (гипертония) имеет свои характерные признаки: артериальное давление 140/90 мм ртутного столба и выше, диастолическое стойко увеличено, болезнь начинается в молодом возрасте, консервативное лечение малоэффективно, течение часто злокачественное, прогноз в основном негативный. Сосудистая форма — реноваскулярная гипертензия, она же вазоренальная, составляет 30% всех прецедентов быстрого прогрессирования заболевания, и в 20% лекарства против неё неэффективны.
Классификация
Механизмы развития заболевания
Необходимость в лечении гипертонии испытывают до 40% населения России и Украины. Это люди, у которых кровяное давление превышает 140/90. Наши страны имеют самый высокий в Европе показатель смертности от сердечно-сосудистых заболеваний. К сожалению, полноценное лечение получают не более 15% больных, у которых гипертония. Это связано с тем, что большинство людей с повышенным кровяным давлением даже не подозревают о своей проблеме.
Если гипертоническую болезнь не лечить, то у пациента возрастает риск смерти от инфаркта, инсульта или отказа почек, а продолжительность жизни сокращается на 5-10 лет. Поэтому изучите сведения о лечении гипертонии, которые представлены на нашем сайте, хотя бы для профилактики. Здесь вы узнаете все необходимое, чтобы нормализовать свое кровяное давление и продлить активную жизнь:
- Гипертонический криз: профилактика и неотложная помощь;
- Как выбрать недорогой и качественный тонометр, чтобы самостоятельно дома измерять давление себе и родственникам;
- Как снизить кровяное давление с помощью правильно подобранной диеты, без использования лекарств;
- Эффективное и безопасное лечение артериальной гипертензии с помощью витаминов и минералов;
- Как врачи помогают привести в норму кровяное давление особым группам пациентов: пожилым людям и беременным женщинам.
Описание заболевания
Терапевтические вмешательства
Почечная гипертония развивается очень быстро. Ее основное отличие от других форм гипертонической болезни – слабая эффективность после применения гипотензивных препаратов, из-за чего лечить ее крайне трудно. Основные направления лечения: снижение проявления синдрома, устранение первичного заболевания почек. Относительно второго направления, возможно, понадобятся инвазивные процедуры или хирургические операции.
На любой из стадий болезни пациенту необходимо соблюдать определенную диету. Всегда используется правило: количество поваренной соли в рационе должно быть минимальным. Также ограничивается потребление продуктов, которые содержат натрий (помимо пищевой соли): консервированные рыбные продукты, соевый соус, квашеная капуста и другие.
Лечение почечной гипертонии предусматривает назначение гипотензивных фармакологических препаратов. Основываясь на данных патогенеза, предпочтительнее использовать группы лекарств:
- Тиазидные диуретики (Индопамид, Гипотиазид).
- Бета-адреноблокаторы (Метопролол, Атенолол).
- Ингибиторы ангиотензинпревращающего фермента (Каптоприл, Лизиноприл).
- Блокаторы рецепторов ангиотензина II (Лозартан, Валсартан).
Указанные медикаменты и диета – это лишь временная мера в борьбе с гипертонией. Вылечиться поможет искоренение первичной патологии, послужившей первоначальной причиной повышения давления. Каждая болезнь имеет свою определенную схему, согласно которой проходит терапия.
Почечная симптоматическая гипертония – это грозное состояние, чреватое развитием серьезных последствий для здоровья. Именно по этой причине при появлении первых симптомов стоит начинать немедленное обследование, а затем приступать к лечению. Чем быстрее будет начата терапия, те больше вероятность успеха. Берегите себя и будьте здоровы!
Профилактика почечной гипертензии
Профилактика болезни направлена не только на нормализацию АД, но и на предупреждение развития почечной патологии. При хронических заболеваниях рекомендуют препараты для поддержки в рабочем состоянии внутренних органов и для восстановления нормального обмена веществ.
Больным с почечной недостаточностью важно внимательно контролировать симптомы почечной гипертензии, избегать неадекватных нагрузок и переохлаждения. Методы современной медицины позволяют поддерживать АД в нормальном состоянии.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Почечная гипертензия – недуг, обусловленный нарушениями работы почки и ведущий к устойчивому повышению артериального давления. Лечение его длительное и обязательно включает диету. Артериальная гипертензия любого характера относится к наиболее распространенным сердечно-сосудистым недугам. 90–95% составляет собственно гипертоническая болезнь. Оставшиеся 5% приходятся на долю вторичных, в частности, на почечную гипертензию. Ее доля достигает 3–4% всех случаев.
Профилактические мероприятия ориентированы на поддержание нормального функционала почек и сердечно-сосудистой системы, так как имеется прочная взаимосвязь между ними. Пациенту необходимо постоянно контролировать артериальное давление. При повышении показателей нужно незамедлительно обращаться к медицинскому специалисту.
Следует соблюдать диету, которая исключает продукты питания, пагубно воздействующие на почечные рецепторы. Нужно отказаться от острых, соленых, жареных и жирных блюд, снизить количество потребляемой поваренной соли.
Народные средства не помогают вылечить почечную гипертензию, однако существуют советы, помогающие защитить почки от негативного воздействия:
- Рекомендуется употреблять каждый день рыбий жир. Дозировка – одна чайная ложка.
- Включить в ежедневное меню лук, чеснок, любые сорта жирной рыбы.
- Пить овощные свежевыжатые соки.
Прогноз нефрогенной формы гипертонии благоприятный, если после хирургического вмешательства наблюдается снижение кровяного «напора», отсутствуют признаки атеросклеротических изменений; неблагоприятный прогноз в тех случаях, когда имеются проблемы с обеими почками, появились симптомы сердечной и почечной недостаточности, был инсульт.