Симптомы
Болевые синдромы – частый признак патологий ступни. Они могут усиливаться при длительных нагрузках. Отмечают симптомы артроза стопы:
- скованность движений по утрам;
- деформирующие изменения в суставах;
- быстрая утомляемость при ходьбе;
- нарушение походки – опора на внешний край стопы;
- отекание, покраснение сустава;
- появление мозолей на подошве;
- скованность мышц;
- хруст при ходьбе.
Артроз мелких суставов стопы поражает хрящи, сопровождается:
- ноющей, жгучей болью при нагрузках, стихающей в покое;
- развитием ревматоидного артрита тазобедренного сустава;
- местным повышением температуры;
- снижением работоспособности;
- изменением положения тела из-за желания разгрузить больной сустав;
- нарушением функций суставов;
- появлением костных разрастаний;
- напряжением мышц;
- поражением первого пальца;
- скрючиванием соседних.
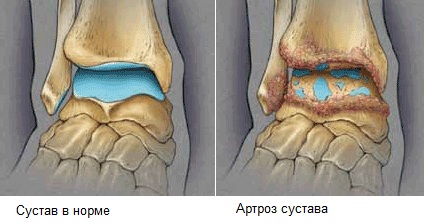
Артроз стопы поражает суставные хрящи и мягкие околосуставные ткани. Это дегенеративное заболевание, сопровождающееся воспалением.
Причиной возникновения служат нарушения процессов кровотока в мелких сосудах и неправильный обмен веществ в органе.
Проявляется недуг резкой болью, которая возникает в конечности после нагрузки.
Наиболее частым проявлением болезни является отклонение большого пальца к внешнему краю стопы с последующим выпиранием головки плюсневой кости — halus valgus. Подобная распространенная деформация получила простонародное название «косточка».
Обнаруживается на 2 стадии заболевания, когда больной замечает, что любимая пара обуви начинает вызывать дискомфорт при надевании. В большей степени от этого страдают женщины, что объясняется их любовью к туфлям с узким носом и высоким каблуком.
Клиническая картина заболевания бывает различной, зачастую она схожа с проявлениями артрита.
Среди основных признаков специалисты выделяют следующие:
- характерное похрустывание, которым сопровождается движение стопы;
- боль в пораженном органе во время нагрузки на конечности, которая уменьшается либо исчезает в состоянии покоя. В сырую и холодную погоду неприятные ощущения возрастают;
- человек отмечает скованность и ограниченность движений в стопе даже после отдыха;
- наблюдается постепенная деформация суставов;
- попытки снять нагрузку с пораженного органа приводят к нарушению походки и осанки;
- наблюдается отечность в области сустава;
- нередко диагностируется повышенная температура тела;
- прогрессирование заболевания приводит к утолщению суставов ног, костным разрастаниям (т. н. узелкам Гебердена), функционирование конечности нарушается.
Кроме того, заболевание по тяжести поражения имеет три стадии. Артроз 1 степени проявляет себя болью в ногах после нагрузки.
Болезненность, скованность в конечностях на 2 стадии болезни преследуют человека даже в состоянии покоя.
Деформирующий артроз стопы — это 3 степень заболевания: шевелить ногой становится невозможно, поврежденный сустав начинает деформироваться.
На этом этапе заболевания у человека формируется характерная манера ходьбы: стремясь разгрузить пораженные суставы, несчастный старается наступать на внешнюю сторону стопы. Такая походка приводит к образованию болезненных мозолей.
На развитие дегенеративного заболевания оказывает влияние множество факторов, среди них:
- патологическая форма стоп (плоскостопие) или голеней, неодинаковая длина ног, искривление позвоночника, неправильная осанка;
- частое воздействие перегрузок на подвижные суставы (поднятие и перенос тяжестей, избыточный вес, длительное стояние на ногах, долгое пребывание в неудобной обуви с высоким каблуком);
- воздействие на суставы низких температур, постоянное нахождение в холодных и сырых помещениях;
- заболевание с большей вероятностью может появиться в ранее травмированном суставе, особенно если повреждению не было уделено должное внимание;
- нарушенный обмен веществ и различные эндокринные заболевания также увеличивают опасность появления неприятного недуга.
В группу риска возникновения данного заболевания входят люди с генетической предрасположенностью к нему.
Нездоровое питание, малоподвижный образ жизни, резкий отказ от спортивных тренировок тоже способны спровоцировать недуг.
Часто болезнь развивается у тех, кто профессионально занимается балетом, танцами, а также теми видами спорта, для которых характерны травмы ног.
Если диагностирован артроз стопы, лечение первым делом направляется на снижение болезненности сустава и возвращение его к нормальной работе. Немаловажную роль в данном процессе играют нелекарственные методы лечения, которые способны значительно замедлить прогрессирование болезни:
- при избыточной массе тела первый совет, который дают специалисты, – это срочное похудение. Данная мера способствует снижению нагрузки на суставы;
- следует меньше времени проводить стоя, не упускать ни одного случая присесть;
- нужно предпочитать ту обувь, которая не вызывает никакого дискомфорта в стопе, каблук не должен превышать 3-4 см;
- ортопедические стельки или вкладыши в обувь, подобранные под контролем специалиста, также способствуют уменьшению симптомов болезни;
- замедлить деформацию сустава помогает ношение на больших пальцах специализированных шин. Этот консервативный метод лечения увеличивает подвижность сустава, уменьшает выраженность болевого синдрома;
- ряд продуктов питания благоприятно воздействует на ткани сустава. Специалисты рекомендуют обязательно включать в рацион рыбу жирных сортов, богатую кальцием, фосфором, ненасыщенными жирными кислотами, а также содержащую витамины А, Е и D. Растительные масла, орехи, бобовые, молочные продукты и овощи должны стать основой диеты. Кроме того, для повышения прочности и улучшения гибкости суставов полезно добавлять в меню блюда, в основе которых — богатый коллагеном желатин.
Лечение артроза стопы лекарственными препаратами преследует две цели: снятие болевого синдрома и восстановление ткани хряща.
Для облегчения боли и уменьшения воспаления специалисты выписывают нестероидные противовоспалительные средства (Ибупрофен, Диклофенак, Парацетамол и подобные). Купировать болевой синдром помогают также согревающие противовоспалительные мази (Диклозан, Меновазин, Апизатрон и прочие).
Применение хондропротекторов (Структум, Терафлекс, Алфлутоп, Хондроксид и другие) останавливает разрушение хрящей и укрепляет сустав.
Нередко больному назначаются еще и витаминные и минеральные комплексы для повышения иммунитета и нормализации обменных процессов, они дают силы организму самостоятельно восстанавливаться (Олиговит, Витрум, Бишофит).
Физиопроцедуры (УВЧ, фонофорез, магнитотерапия, электрофорез, лазеротерапия и прочие) назначаются исключительно в комплексе с лекарственной терапией и не проводятся, если сустав поражен воспалительным процессом.
Не менее эффективна правильно подобранная лечебная гимнастика. Профилактические упражнения для ног направлены на проработку ахиллова сухожилия, растягивание, укрепление и сгибание пальцев.

Дегенеративные процессы в суставе при 3 степени артроза могут привести к тотальному разрушению хряща. При запущенной форме заболевания консервативная терапия не достигает эффекта.
Приходится прибегать к хирургическому вмешательству. Применяются такие виды операций:
- Артродез сустава. Остатки разрушенного хряща удаляют, придают суставу физиологическое положение и закрепляют металлическими имплантатами. Сустав теряет подвижность, но таким образом удается купировать боль и воспаление. В настоящее время данная операция на стопе проводится крайне редко.
- Артроскопия сустава. Артроскоп вводится в полость сустава для наблюдения за ходом операции. В ходе вмешательства сгустки крови и кусочки разрушенного хряща удаляют из синовиальной жидкости. Это позволяет уменьшить боль, но эффект от лечения длится не более года. Операцию назначают молодым пациентам с 2 степенью артроза.
- Эндопротезирование назначают на самой тяжелой стадии заболевания, сопровождающейся выраженной деформацией больного органа и полным разрушением хряща. Отсутствие подвижности сустава приводит к атрофии мышц, консервативное лечение уже не помогает. Поврежденный сустав в ходе операции удаляется, его место занимает эндопротез. Подобное вмешательство полностью восстанавливает функцию пораженного сустава. Срок службы протеза достигает 15 лет.
- Широко применяется артропластика. Малоинвазивные вмешательства способны восстановить прежний вид деформированной стопы. Не выполняется при запущенной форме.
К назначениям врача можно добавить лечение в домашних условиях. Комплексный подход дает лучшие результаты в борьбе с неприятным недугом.
Утро полезно начинать с легких физических упражнений:
- Сидя на стуле, поставьте ноги на ширину плеч, пятки держите плотно прижатыми к полу. Старайтесь отрывать от пола пальцы.
- В той же позе прижмите к полу пальцы, а пятки поочередно приподнимайте.
- Покатайте ногами по полу любой круглый или цилиндрический предмет. Для этих целей прекрасно подойдут скалка, стакан, черенок от швабры, клубок ниток и другие.
При дегенеративных поражениях стопы благотворное воздействие на сустав оказывают прогулки босиком по мелкой гальке, глубокому песку, вскопанной земле или скошенной траве.
Не помешает знать, как лечить артроз стопы в домашних условиях при помощи проверенных десятилетиями народных рецептов. Лечебные ванночки усиливают микроциркуляцию крови в сосудах больного сустава, стимулируют обменные процессы:
- В таз с горячей водой мелко порубите клубень топинамбура, добавьте пару веточек сосны, 1 ч. л. скипидара, добавьте ложку меда и морской соли. После ванночки нанесите на больной сустав йодную сеточку, можно еще натереть это место растопленным свиным жиром. Рекомендуется проводить процедуру ежедневно не менее 10 раз.
- Натрите на терке 10 г детского мыла, добавьте 0,75 мл салициловой кислоты, залейте массу кипящей водой, перемешайте до однородности, введите 2 ст. л. очищенного скипидара. Подержите ноги в растворе 15-20 минут. Применяйте ежедневно в течение недели.
- Полезны ванночки с отварами трав, обычно используют травы душицы, чабреца, фиалки, багульника, веточки можжевельника. Для процедуры используют воду комфортной температуры.
Голубая глина содержит минеральные вещества и микроэлементы, полезные для суставного хряща.
Ее добавляют в ванночки либо разводят до консистенции густой сметаны, наносят на больные суставы и оставляют на час.
Анатомия голеностопного сустава и суставов стопы

) часть ноги. Основным суставом здесь является, собственно, голеностоп. Это крупный сустав, соединяющий стопу и кости голени. Как и любые другие суставы, он состоит и суставных поверхностей костей, связок и окружающих мышц.
- голень;
- голеностопный сустав;
- стопа.
Голень
Голенью называется нижняя часть ноги, от коленного до голеностопного сустава. Она выполняет опорную функцию. Также на уровне голени располагаются мышцы, которые осуществляют движения в голеностопном суставе.
При артрозе стопы данная анатомическая область затрагивается редко. В основном патологический процесс локализуется ниже. Однако ряд травм на уровне голени может поспособствовать развитию артроза стопы.
- Кости голени. На уровне голени располагается 2 основные кости — большеберцовая и малоберцовая. Большая берцовая кость является более толстой и несет основную нагрузку. На ней же (в нижней ее части) располагается суставная поверхность, участвующая в формировании голеностопного сустава. В верхней части кости имеются так называемые мыщелки (особые отростки), участвующие в формировании колена. Внизу на большой берцовой кости имеется выступ – внутренняя (медиальная) лодыжка. Она необходима для более прочной фиксации голеностопа. Малая берцовая кость расположена латерально (с внешней стороны). Она также участвует в укреплении голеностопа через формирование латеральной лодыжки. К большой берцовой кости она крепится в верхней части через головку и особые связки.
- Мышцы голени. Все мышцы голени с анатомической точки зрения делятся на 3 основные группы. Каждая из этих групп заключена в собственный «футляр» и соединительной ткани. Передняя группа мышц отвечает за разгибание пальцев ноги и подъем носка вверх. Сюда относятся передняя большеберцовая мышца, длинный разгибатель пальцев и длинный разгибатель большого пальца стопы. Мышцы, расположенные позади большеберцовой кости, объединены в заднюю группу. Они отвечают за сгибание пальцев стопы и опускание носка вниз. Эта группа мышц наиболее массивна, так как при подъеме на носки, прыжках или ходьбе она может поднимать вес всего тела. К задней группе мышц относятся трехглавая мышца голени, длинный сгибатель пальцев стопы, задняя большеберцовая мышца и подколенная мышца. Мышцы нижней группы отвечают за боковые и вращательные движения стопы. Они представлены длинной и короткой малоберцовыми мышцами.
- Соединения костей голени. Большая и малая берцовые кости соприкасаются в двух очках – вверху (головкой малоберцовой кости) и внизу (ну уровне лодыжки). В верхней части между ними расположен особый плоский сустав. Он укреплен большим количеством связок и не предполагает активных движений. На остальном промежутке между костями натянута особая перепонка из соединительной ткани.
Некоторые заболевания и травмы голени могут привести к тому, что вес тела будет передаваться на голеностопный сустав неравномерно, либо тонус мышц разных групп будет неодинаковым. Это может привести к постепенно прогрессирующему артрозу сустава.
Голеностопный сустав имеет форму блока и образован в месте соединения костей голени и таранной кости. В этом суставе обеспечиваются сгибательные и разгибательные движения на величину до 90 градусов. Связки, включенные в структуру этого сустава, расположены с внутренней (
) и внешней стороны (
). Эти связки соединяют лодыжку с таранной и пяточной костями с внутренней стороны и малоберцовую кость с таранной и пяточной костями с внешней стороны.
Стопа
Основными функциями стопы является обеспечение опоры и осуществление перемещения. В ходе эволюции человеческая стопа претерпела ряд изменений и со временем приобрела характерное строение в форме сводчатой арки.
) край. В анатомии стопы различают три главные структуры — кости стопы, связки стопы и мышцы стопы.
- Кости предплюсны. Данный отдел представлен наиболее массивными и прочными костями стопы. Это обусловлено огромной нагрузкой, приходящейся на данную область при ходьбе. К переднему отделу предплюсны причисляют ладьевидную, кубовидную и три клиновидных кости, а к заднему пяточную и таранную. Таранная кость расположена ближе всех к костям голени и обеспечивает соединение с ней за счет суставной поверхности – блока таранной кости. Она играет роль своеобразного буфера, сочлененного с ладьевидной и пяточной костями, а также с суставными поверхностями лодыжек. Пяточная кость является самой большой из костей стопы. Она имеет удлиненную форму, сплюснутую с боков и соединена с таранной и кубовидной костями. Ладьевидная кость расположена между таранной и клиновидными костями. Она имеет выпуклую кпереди форму и является ориентиром в определении высоты свода стопы. Кубовидная и клиновидные (внутренняя, промежуточная и внешняя) кости расположены между костями плюсны и передним отделом предплюсны.
- Кости плюсны. Представлены пятью трубчатыми костьми, имеющими трехгранную призмовидную форму. Данные кости состоят из основания, тела и головки и обладают суставными поверхностями, соединяющими их с костями предплюсны и другими плюсневыми костями. На головках плюсневых костей также расположены суставные поверхности, которые обеспечивают их соединение с проксимальными (наименее удаленными от туловища) фалангами стопы.
- Кости пальцев. Различают дистальные (наиболее удаленные от туловища) промежуточные и проксимальные фаланги. Как у пальцев руки первый палец состоит всего из двух фаланг, однако на стопе фаланги короче и значительно шире. Также на стопе более выражены сесамовидные кости, расположенные в месте соединения костей плюсны и проксимальных фаланг.
Связочный аппарат стопы, помимо голеностопного сустава, рассмотренного ниже, представлен в нескольких суставах, которые в редких случаях также могут поражаться артрозом.
- Таранно-пяточно-ладьевидный сустав. Представляет собой место соединения таранной, пяточной и ладьевидной костей, имеющее шаровидную форму. Данный сустав обеспечивает вращательные движения стопы.
- Предплюсне-плюсневые суставы. Данный сустав представлен огромным количеством мелких, малоподвижных связок. Их совокупность образует твердую основу стопы. Наиболее значимой из них является длинная подошвенная связка.
- Плюснефаланговые суставы. Плюснефаланговые суставы имеют шаровидную форму. В основном они участвуют в сгибании и разгибании пальцев.
Мышцы стопы делят на мышцы подошвенной и тыльной поверхности. Мышцы тыльной поверхности стопы участвуют в сгибании пальцев, а также в значительной мере участвуют в ходьбе и беге. Эти мышцы значительно сильнее мышц подошвенной поверхности.
К ним относят короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Мышцы подошвенной поверхности делятся на внутреннюю, наружную и среднюю группы. Все эти группы мышц отвечают за моторику пальцев стопы (
Лечение артроза стопы ног: причины патологии
Иногда предпосылки к заболеванию “закладываются” в юношеском возрасте. Развитие организма (нижних конечностей в частности), на данном этапе интенсивное и стремительное, а получаемые нагрузки, зачастую превышают допустимые (учитывая вес подростка) значения, соответствуя массе тела взрослого человека.

От чрезмерных нагрузок, порой испытываемых в подростковом возрасте, мышечный аппарат быстро утомляется, перенапрягается. Возрастают риски развития различных вариантов плоскостопия — тугоподвижного, воспалительного.
Если по молодости стопы выдерживают перегрузки, то постепенно подобная способность утрачивается — развивается артроз стопы, обычно диагностируемый после преодоления рубежа 45-50 лет.
Рассмотрим подробней факторы риска.
Ожирение — суставы, функционал которых “заточен” на поддержание устойчивости тела, при избыточном весе испытывают ощутимые перегрузки. У полных людей, стопы более подвержены рискам появления артроза.
Генетическая предрасположенность, ещё один достаточно весомый аргумент, сигнализирующий об вероятных опасностях остеоартроза. У людей, чьи близкие родственники подвержены данной суставной патологии, нарушен синтез некоторых белковых структур, ферментов, поддерживающих стабильную “работоспособность” суставных хрящей.
Травма
Суставная полость, при травмировании становится “резервуаром”, где возникают биохимические аномальные процессы. При таких условиях многократно возрастает вероятность остеоартроза.
Перечень “популярных” травм:
- растяжение связок
- переломы
- вывихи
- операция
Причём микротравмирование, также не стоит сбрасывать со счетов, ведь на длительном интервале оно способствует патологическим изменениям суставных структур. Люди, вынужденные по служебной необходимости много ходить, часто сгибать колени, приседать, выполнять повторяющиеся движения — пребывают в группе риска.
Отмечу, что к сожалению, даже восстановление нарушенной функции не исключает шансов в ближайшие пять-десять лет рецидива.
Возраст
С годами, эффективность обменных процессов снижается, “обновление” тканей замедляется.
Уменьшается численность углеводно-белковых элементов, составляющих базисную основу эластичного каркаса сустава.
Фиксируется недостаточность кровоснабжения повреждённых участков.
Кислорода поступает меньше, нарушена трофика тканей.
Хрящ истончается, межсуставной промежуток сужается, возникают патологические костные наросты.
Миастения — мышечной слабости сопутствует низкий тонус мышечных волокон, а подвижность, и, следовательно, “изношенность” только возрастают.
Ведь суставные поверхности испытывают избыточное трение. Вдобавок под ударом оказываются сухожилия, суставная капсула.
Инфекционный фактор
Подобная причина встречается нечасто, являясь последствием травмы, с сопутствующим повреждением тканей. Случается, что проникновение инфекции обусловлено халатным выполнением процедуры прокалывания суставной капсулы.
Патогенные микроорганизмы способны достигнуть цели вместе с кровотоком, держа “путь” из отдалённого инфекционного участка.
Недостаточность продукции половых гормонов
Низкий уровень, негативно отражается на состояние хрящевой ткани, которая “обновляется” с запозданием.
Сустав истончается, костную ткань на поражённых участках “заменяет” соединительная, формируются болезненные шишки, наросты.
Развитию остеоартроза стопы способствует огромное количество факторов. Сюда входят внешние причины и связанные с состоянием здоровья. Артроз ступни развивается как следствие:
- неправильного формирования суставов;
- дегенеративных изменений;
- патологий эндокринной системы;
- плоскостопия;
- нарушений обменных процессов;
- деформации пальцев стопы;
- ношения обуви – узкой и неудобной;
- травм, растяжений.
Развитию заболевания стоп способствуют:
- разрушение хрящей, вызванное преклонным возрастом – первичный артроз;
- неправильное формирование голени;
- перемерзание, переохлаждение ног;
- искривление большого пальца;
- развитие пальцев молоткообразной формы;
- перенос тяжестей;
- лишний вес тела;
- широкое строение стопы;
- отличающаяся длина ног;
- аутоиммунные заболевания;
- гормональные сбои;
- биомеханические нарушения при движении стопы;
- инфекционные поражения суставов;
- обувь на высоком каблуке;
- хронические воспалительные процессы.
Чаще всего при остеоартрозе поражаются крупные суставы нижних конечностей. Это объясняется тем, что при ходьбе (
) на них приходится нагрузка от веса всего тела. По статистике наиболее распространены артроз колена, тазобедренного сустава, позвоночника и стопы. Из суставов стопы наибольшая нагрузка приходится на голеностопный сустав.
Среди причин артроза суставов стопы выделяют три основные группы патологических состояний, которые в той или иной степени способны вызывать изменения в структуре хрящевой и костной ткани.
Основными причинами возникновения остеоартроза голеностопного сустава являются:
- воспалительная реакция;
- травма;
- врожденное нарушение работы сустава.
Данная классификация дает достаточно широкое представление о возможных причинах данной патологии, однако она в большей степени основана на механизмах возникновения данной патологии, чем на первоначальных причинах ее возникновения.
- возраст;
- ожирение;
- травматическое повреждение;
- генетические аномалии (семейная история заболевания);
- низкий уровень половых гормонов;
- нарушение работы мышц (мышечная слабость);
- избыточная нагрузка сустава;
- инфекция;
- отложение солей;
- предшествующий воспалительный артрит данного сустава;
- врожденные нарушения обмена некоторых веществ (гемахромоцитоз, болезнь Вильсона-Коновалова и др.);
- гемоглобинопатии (серповидноклеточная анемия и пр.);
- нейропатические расстройства, ведущие к прогрессирующему повреждению сустава (сирингомиелия, сахарный диабет и пр.);
- заболевания костной ткани;
- предшествующие хирургические вмешательства в области сустава.
Возраст
По мере старения биологические процессы в организме становятся менее активными, в результате чего значительно снижается скорость и эффективность процессов обмена веществ и обновления тканей. В результате уменьшается объем суставного хряща, снижается количество углеводно-белковых структур, формирующих основу эластичного каркаса сустава.
Кроме того, возникают изменения кровоснабжения поврежденных регионов, что приводит к снижению поступления кислорода и необходимых питательных веществ. Все эти изменения в итоге приводят к истончению хряща, сужению межсуставной щели, развитию патологических костных выступов.
Следует отметить, что существующие на сегодняшний день биохимические, анатомические и патофизиологические исследования сходятся во мнении, что один лишь возраст является недостаточным фактором для возникновения остеоартроза. Для возникновения данной патологии требуется наличие и других предрасполагающих состояний.
Ожирение
Избыточный вес значительно увеличивает нагрузку на суставы, которые выполняют основную работу по поддержанию тела. Существуют статистически достоверные данные, полученные в ходе ряда исследований, указывающие на наличие взаимосвязи между ожирением и развитием остеоартроза коленного сустава.
| Оцените свой вес с помощью автоматического калькулятора массы тела! |
Помимо увеличения механической нагрузки на суставные поверхности при ожирении может дополнительно присутствовать риск воспалительной реакции, способствующей развитию артроза. Связано это с тем, что при избыточном весе значительно повышен уровень ряда биологически активных веществ, которые могут провоцировать хроническую, слабовыраженную воспалительную реакцию.
При травматическом повреждении структур сустава возникают аномальные биомеханические процессы в полости сустава, при которых значительно увеличивается риск развития остеоартроза.
- внутрисуставные переломы кости;
- вывихи и подвывихи;
- растяжения связок;
- разрыв связок;
- повреждение суставного хряща;
- оперативное вмешательство в области сустава.
Следует отметить, что повреждение сустава может возникнуть даже в условиях отсутствия явной травмы. Микротравмы также могут стать причиной нарушения работы сустава. Особенно характерны данные микроскопические повреждения для людей, чей жизненный стиль или род деятельности предполагает частые приседания, сгибание коленей, поднятие по лестнице или другие повторяющиеся действия.
Несмотря на то, что после большинства травм функцию сустава удается восстановить (
), риск возникновения остеоартроза в течение 5 – 15 лет увеличивается более чем на 50%.
Врожденный компонент развития остеоартроза, при котором поражается несколько суставов, был замечен достаточно давно. При детальном исследовании удалось выявить ряд генов, которые напрямую связаны с возникновением артроза, а также гены, которые в той или иной степени могут вызвать предрасполагающие патологии (
Генетический материал служит информационной базой, из которой считываются данные о молекулярной структуре всех сложных биологических веществ, из которых состоит организм человека. Изменение даже небольшой части этой информации может иметь катастрофические последствия.
При врожденной предрасположенности к возникновению артроза наблюдается повреждение генов, ответственных за синтез ряда белковых структур и
Факторы риска
Существуют обстоятельства, провоцирующие патологические изменения ступней. Нарушения могут образоваться в младенческом возрасте, когда ребенок делает первые шаги. Факторами риска, при которых развивается вторичный артроз ступни, являются:
- беременность;
- генетическая предрасположенность;
- высокий рост;
- виды спорта с постоянной нагрузкой на ноги – бокс, футбол;
- профессиональные занятия балетом, танцами;
- резкий отказ от спортивных нагрузок;
- неправильное питание;
- недостаток витаминов, микроэлементов;
- дисплазия тазобедренного сустава.
Степени заболевания
Остеоартроз является сложным заболеванием соединительной ткани и суставов, при котором происходит нарушение подвижности в пораженной конечности с последующей инвалидизацией больного. Данный недуг развивается достаточно медленно, постепенно прогрессируя и все больше нарушая работу суставного механизма.
Стадии остеоартроза определяются в соответствии с видимым на простой радиограмме снимком пораженного сустава. На сегодняшний день существует достаточно большое количество классификаций, однако наиболее широко в клинической практике стран постсоветского пространства используется классификация стадий я по Келлгрену и Лоуренсу, а также более поздняя классификация, предложенная Ларсеном в 1987 году.
- Нулевая стадия. Рентгенологические признаки (на рентгеновском снимке) отсутствуют. Диагноз ставится на основе клинических признаков, лабораторных анализов, а также путем исключения других возможных патологий. Необходимо понимать, что зачастую рентгенологические изменения появляются несколько позже, чем начинает развиваться заболевание, поэтому нулевая стадия не исключает сам остеоартроз. Даже визит к врачу в этот момент чаще всего ничего не даст, так как у врача нет причин подозревать данное заболевание.
- Первая стадия. Наличие сомнительных признаков остеоартроза на рентгенограмме. Изменения в самой структуре кости отсутствуют, но могут быть тени от различных уплотнений или, наоборот, размягчений тканей.
- Вторая стадия. Минимальные изменения строения сустава на рентгеновском снимке. К ним относится сужение суставной щели и признаки размягчения костной ткани.
- Третья стадия. Изменения сустава и околосуставных тканей средней выраженности. На снимке четко просматриваются изменения кости и хряща, характерные для артроза.
- Четвертая стадия. Выраженные изменения сустава и околосуставных тканей. К этой же стадии относят окостенение сустава и другие возможные осложнения и последствия артроза.

В данной классификации авторы постарались учесть не только рентгенологические признаки, но и другие симптомы. Врач руководствуется результатами целого ряда анализов и обследований. Более поздняя же классификация отражает сугубо рентгенологические признаки. Для наблюдения за больным врач назначает периодические (
) исследования сустава с помощью рентгена. В настоящее время считается, что это дает наиболее объективную картину и позволяет точнее разграничить стадии болезни.
- Нулевая стадия. Рентгенологические признаки остеоартроза отсутствуют. Состояние суставной щели и околосуставной костной ткани соответствует физиологической норме. Следует понимать, что и в данной классификации, отсутствие признаков остеоартроза на рентгене или компьютерной томограмме не исключает заболевание как таковое, так как клинические признаки могут развиться гораздо позже.
- Первая стадия. Сужение суставной щели менее чем наполовину. Данный признак может встречаться и при других заболеваниях, но должен насторожить врача и подтолкнуть его к дальнейшим исследованиям.
- Вторая стадия. Суставная щель сужена более чем на половину от нормы. Щель сужается вследствие разрастания соединительной ткани и патологических изменений в хрящевой ткани.
- Третья стадия. Формирование остеофитов (костные разрастания) в околосуставной области кости с уплотнением и замещением соединительной тканью в области над хрящом (ремодуляция). Данные изменения являются слабовыраженными.
- Четвертая стадия. Ремодуляция средней интенсивности, с более выраженным разрастанием остеофитов и склерозированием околохрящевой зоны (суставная щель начинает зарастать плотной соединительной тканью). Зачастую остеофиты являются причиной выраженного дискомфорта и болей, так как сдавливают и повреждают окружающие мягкие ткани. На этой стадии болезнь ярко проявляется в виде припухлости, красноты, ограничения движений в суставе.
- Пятая стадия. Интенсивное, выраженное формирование остеофитов, которые значительно деформируют сустав, ограничивая его подвижность и вызывая сильные боли при движении и беспокойства в пораженной конечности.
Необходимо отметить, что на ранних стадиях остеоартроз достаточно сложно диагностировать, и что далеко не всегда рентгенография позволят выявлять признаки данной патологии. В последнее время в клинической практике все чаще применяется метод
), который позволяет определять артроз на достаточно ранних стадиях.
В целом, все стадии представляют собой единый процесс дегенерации тканей сустава. С помощью квалифицированного лечения заболевание можно замедлить или даже остановить на определенной стадии, но повернуть процесс вспять, как правило, не удается. Именно поэтому постановка правильного диагноза так важна на возможно более ранних стадиях.
В зависимости от проявления клинических признаков воспалительного процесса стопы принято различать стадии развития патологии. Это помогает в описании недуга, назначении лечебных мероприятий. Выделяют степени заболевания с характерными проявлениями.
- появлением болей в стопе после длительной ходьбы, тяжелой работы;
- быстрой утомляемостью.
Особенности проявления других степеней артроза:
- вторая – боли усилены, возникает ограниченная подвижность, мозоли на пятках, утолщения на пальцах в местах повреждения сустава;
- третья – значительная деформация ступни, появление хромоты, ограниченная подвижность или ее отсутствие, при проведении рентгеновского исследования на снимке отмечается сужение суставных щелей.
Диагностика

Диагностика остеоартроза основывается на клинических проявлениях заболевания и на данных, полученных в результате рентгенологического исследования. Каких-либо специфических лабораторных тестов, способных выявить артроз, на данный момент нет.
Изучение антител, внутрисуставной жидкости и биологических продуктов распада хрящевой ткани может указать на данную патологию, однако ни один из известных биологических маркеров не является достаточно достоверным и точным для диагностики и отслеживания эволюции заболевания.
Уровень
острой фазы воспаления и
, которые при наличии воспалительной реакции обычно повышены, при остеоартрозе обычно находятся в пределах нормы. Объясняется это тем, что активная воспалительная реакция, которая изначально могла присутствовать и запустила патологический процесс, на стадии возникновения симптомов и обращения к врачу обычно либо совсем затихает, либо становится хронической и вялотекущей. Количество белых кровяных телец (
обычно в пределах нормы, а в анализе синовиальной жидкости (
) составляет около двух тысяч в кубическом миллиметре, при норме в двести клеточных элементов.
Обычная радиография представляет собой метод исследования, при котором через тело или часть тела человека пропускается небольшое количество рентгеновских лучей, степень поглощения которых тканями зависит от плотности этих тканей.
При остеоартрозе голеностопного сустава и стопы простая радиограмма является наиболее рациональным методом исследования, так как она позволяет с наименьшими затратами и при минимальном облучении получить крайне информативное изображение пораженной области.
- уменьшение ширины внутрисуставной щели;
- субхондральный склероз (замещение костной ткани соединительнотканными волокнами в области суставного хряща);
- кистозные образования в околосуставной части кости (небольшие пустоты, образующиеся в результате рассасывания и повреждения нормальной костной ткани);
- остеофиты (уплощение и боковое разрастание костной ткани в области над суставом).
Достаточно часто на радиограмме выявляются симметричные повреждения обоих голеностопных суставов, однако это не является правилом или каким-либо диагностическим критерием. Более того, нередко остеоартроз нескольких суставов находится на различных стадиях.
При ядерно-магнитном резонансе регистрируется изменение свойств молекул водорода под действием сильного магнитного поля. Данное исследование позволяет хорошо изучать мягкие ткани, которые на обычной радиограмме видны достаточно плохо (
Ядерно-магнитный резонанс в большинстве случаев позволяет выявлять те же изменения в структуре костной ткани и сустава, что и обычная радиография. А так как данное исследование является более дорогим и продолжительным, его назначают только при подозрении на наличие какой-либо сопутствующей патологии, а также при необходимости проведения дифференциальной диагностики с другими заболеваниями суставов. Иногда в этом исследовании возникает необходимость перед хирургическим вмешательством (
В основе компьютерной томографии лежит тот же принцип, что и при простой радиографии, однако при данном методе снимки делают с помощью цифровой матрицы, которая позволяет проводить компьютерную обработку изображения.
В результате можно добиться крайне высокого качества снимков, а также провести трехмерное моделирование исследуемого органа. Однако данный метод требует достаточно большого количества последовательных снимков, что повышает стоимость исследования, увеличивает временные затраты, а также удлиняет время экспозиции (
Компьютерная томография применяется в основном для диагностики остеоартроза на ранних стадиях, когда изменения минимальны и не могут быть выявлены простой радиограммой. Кроме того, данный метод полезен при дифференциальной диагностике артроза с опухолевыми процессами и другими заболеваниями суставов.
Ультразвуковое исследование на сегодняшний день не имеет особого значения в диагностике остеоартроза, так как не позволяет достаточно хорошо изучить поврежденные суставы. Однако данный метод исследования довольно широко применяется для слежения за состоянием сустава и для наблюдения за эволюцией дегенерации хряща.
При сцинтиграфии кости в организм вводят специальный препарат, содержащий особые меченые атомы. Степень накопления данных меченых атомов в костной ткани регистрируют при помощи сканера и на основании полученных результатов судят о функции и структуре кости.
При остеоартрозе отмечается некоторое увеличение поглощения препарата костной тканью, что не имеет особого диагностического значения. Однако данное исследование позволяет отличить артроз от ряда опухолей на ранних стадиях (
), когда клинические проявления этих патологий крайне схожи.
Диагностический забор внутрисуставной жидкости позволяет провести лабораторный анализ и исключить воспалительный артрит, инфекцию и
. Наличие невоспалительных элементов позволяет отличить артроз от других патологий сустава.
Данные диагностические методы направлены на исследование области сустава. С их помощью можно сделать заключение о характере патологического процесса и стадии течения артроза. Определенную роль играют также анализы крови и
. Они позволяют заподозрить системное заболевание, которое могло стать первопричиной артроза. Борьба с этой патологией позволит улучшить прогноз относительно работы сустава. Что же касается подтверждения собственно артроза, то в большинстве случаев проблемы могут возникнуть лишь на первых стадиях.
При появлении симптомов артроза необходимо обратиться к ортопеду. Опытный специалист исключит другие заболевания, имеющие подобные признаки. Диагностика начинается со сбора анамнеза, анализа жалоб, внешнего осмотра, при котором устанавливаются:
- параметры стопы;
- наличие деформации ступни;
- изменения первого пальца;
- отечность, покраснения;
- ограниченность движения в суставе.
Для уточнения диагноза проводится:
- общий, биохимический анализ крови для выявления воспалительного процесса;
- рентгеновское исследование – выявляет сужение щелей в суставах, изменения в хрящевых тканях, степень развития патологии;
- компьютерная томография – исследует ситуацию с мышцами, связками, костными тканями;
- артроскопия – оценивает внутреннее состояние сустава.
Возможные последствия
Назначение суставных хрящей – защита костей. Артроз межфаланговых суставов стопы приводит к изменению этих тканей. Хрящи перестают амортизировать, начинают разрушаться. Все это усиливает нагрузку на сустав и вызывает:
- появление костных разрастаний;
- нарушение кровообращения;
- деформирование пальцев;
- фиксацию их в искривленном состоянии.
Такие изменения трудно поддаются лечению. Артроз ног, если им не заниматься при появлении первых признаков заболевания, может спровоцировать:
- нестерпимые боли во время прикосновения;
- значительные костные разрастания;
- развитие воспаление околосуставной сумки – бурсита ступни;
- появление артрита суставов;
- полную неподвижность стопы;
- инвалидность.
Артроз стопы симптомы и лечение в домашних условиях видео
Если появляется деформирующий артроз стопы, симптомы и лечение (фото ниже) этой патологии важно знать каждому пациенту. Болезнь представляет собой дегенеративные изменения в мягких и костных тканях. Причины его возникновения могут быть различными:
- высокие нагрузки на суставы ног;
- наличие лишнего веса;
- перенесенные ранее травмы.
Заболевание может развиться у каждого человека, однако наиболее подвержены ему женщины, предпочитающие носить обувь на высоком каблуке.
Артроз пяточной кости — дегенеративное поражение сустава. Он проявляется длительным течением воспалительных процессов в мягких тканях, оказывающих негативное воздействие на хрящи.
Данная патология характеризуется нарушением кровообращения и метаболизма. Это заболевание связано с преждевременным истончением и разрушением хрящевых тканей.
Чаще всего поражаются:
- пяточная косточка;
- голеностопный сустав;
- пальцы ног.
При артрозе стопы признаки весьма разнообразны. Все определяется стадией заболевания и выраженности воспалительно-дегенеративного процесса. В целом, клиническая картина схожа с проявлениями артрита:
- Артроз пятки сопровождается своеобразным хрустом при ходьбе, что связано с деформацией костных поверхностей. При беге и занятиях спортом возникают болевые ощущения, которые исчезают после длительного отдыха.
- После пробуждения пациент может ощущать чувство скованности в суставах.
- Наблюдается изменение формы и размеров элементов стопы.
- Постепенно появляются изменения в походке: человек передвигается, переваливаясь с ноги на ногу.
- Кожа и мягкие ткани отекают.
- Наблюдаются гиперемия и локальное повышение температуры.
- Появляются общие симптомы: повышенная утомляемость, озноб, хроническая усталость.
- Ступня покрывается характерными мозолями.
При артрозе 2 степени стопы появляются уплотнения и узелки, хорошо заметные под кожей. Поражение больших пальцев ног также называют косточкой.
К общим признакам относят:
- чувство скованности;
- отек;
- искривление сустава;
- боли при физических нагрузках.
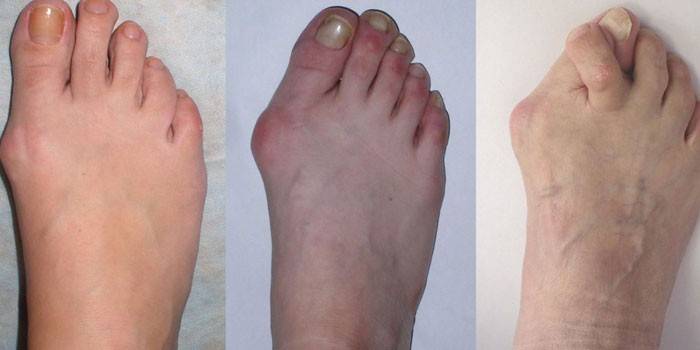
Фото 1. Артроз больших пальцев ног
Заболевание часто развивается на фоне плоскостопия и приобретает прогрессирующее течение. Артроз мелких суставов одновременно поражает пальцы рук и ног. Деформация не сопровождается болевыми ощущениями.
Основным проявлением заболевания является поражением больших пальцев ног (см. фото 1). Это способствует снижению подвижности и изменению формы. Поражение фаланговых суставов — наиболее распространенная форма заболевания.
Она в равной мере обнаруживается как у мужчин, так и у женщин. Как правило, в патологический процесс вовлекается несколько областей.
При артрозе средних отделов стопы человек жалуется на боли в пораженной области, изменение формы сустава, нарушение походки.
Артроз суставов ног развивается под воздействием некоторых провоцирующих факторов, которые могут быть связаны с образом жизни человека или нарушением кровоснабжения нижних конечностей. Такое заболевание возникает в следующих случаях:
- аномалии строения суставов;
- плоскостопие и укорочение одной из ног;
- неправильная форма берцовой кости;
- искривление пальцев;
- травмы;
- переохлаждение стопы.
В основе механизма патологического процесса лежат эндокринные расстройства, гормональные нарушения, хронические воспалительные заболевания. Иногда патология формируется при совершении неправильных движений.
Риск развития заболевания повышается при:
- наличии генетической предрасположенности;
- ведении малоподвижного образа жизни;
- резком прекращении занятия спортом, способствующем снижению тонуса мышц;
- появлению патологической подвижности суставов.
Артрозу стопы подвержены лица:
- занимающиеся определенными видами спорта;
- предпочитающие обувь на высоких каблуках;
- имеющие высокий рост.
Нередко такое заболевание возникает при беременности, что связано с увеличением нагрузки на суставы и кровеносные сосуды ног.
Первые признаки артроза у детей обнаруживаются в раннем возрасте, когда они только начинают ходить. При совершении первых шагов на ноги ребенка оказываются большие нагрузки.
В итоге голеностопный сустав смещается и деформируется. Вальгусная стопа — главная причина возникновения артроза стопы у подростков.
Как и любая другая патология опорно-двигательного аппарата, артроз суставов ног развивается в несколько стадий:
- На первой появляются незначительные болевые ощущения в области стоп. При физических нагрузках они усиливаются, пациент замечает, что стал быстро уставать.
- Артроз второй степени сопровождается усилением неприятных ощущений, добавляется чувство скованности в суставах, обнаруживаются мелкие узелки в области деформированных суставов.
- На последней стадии заболевания изменение формы сустава приобретает ярко выраженный характер, двигательные рефлексы практически полностью отсутствуют.
Артроз стопы поражает хрящи, защищающие костные поверхности. Ткани утрачивают эластичность, начинают разрушаться, их амортизационные свойства ухудшаются. Из — за постоянных внешних ударов костные поверхности испытывают высокие нагрузки.
Истончение хряща способствует нарушению кровоснабжения тканей, появлению костных наростов. Тяжесть течения патологического процесса усугубляется искривлением пальцев и их неподвижностью. Такая форма артроза трудно поддается лечению.
На фоне этого заболевания могут развиться бурсит, артрит и синовит.
Запущенный артроз суставов стопы полностью обездвиживает ногу, делая человека нетрудоспособным. В некоторых случаях патологические изменения приобретают необратимый характер.
Опытный врач обнаруживает признаки деформации суставов уже при первом осмотре пациента. Вначале необходимо установить причину возникновения заболевания и исключить наличие других патологий. Для диагностики артроза используется ряд диагностических процедур.
- Общий и биохимический анализы крови позволяют определить наличие метаболических и эндокринных нарушений.
- Рентгенологическое исследование — основной способ диагностики деформирующего артроза. На снимке можно увидеть патологические изменения в хрящевых и костных тканях.
- Артроскопия используется для постановки окончательного диагноза. Этот способ позволяет оценить состояние внутренних элементов сустава.
Как помочь человеку
При артрозе стопы лечение подбирается с учетом формы и стадии заболевания. Терапия направлена на восстановление подвижности ног.
Гимнастика для стоп способствует улучшению обмена веществ и кровообращения, позволяет избавиться от неприятных ощущений.
План занятий должен разрабатываться лечащим врачом, они становятся профилактикой обострения патологии. Упражнения при артрозе направлены на:
- повышение эластичности ахиллова сухожилия;
- растяжение пальцев ног;
- укрепление мышечных тканей;
- возвращение подвижности суставов.
Лечение артроза стопы включает соблюдение специальной диеты. В рацион должны входить продукты, богатые кальцием, витаминами Е и В.
Они входят в состав проросшей пшеницы, орехов, молочных продуктов. Можно принимать аптечные витаминные добавки.
Такое заболевание, как артроз, является показанием к ограничению количества потребляемой соли.
В домашних условиях можно принимать ножные ванночки с отварами лекарственных растений. Они помогают устранить болевые ощущения и чувство тяжести в ногах.
Очень эффективными являются примочки с медом и солью.
Неплохие результаты можно получить при приеме ванны из бишофита. Этот природный минерал является источником микроэлементов, благотворно влияющих на состояние мышечных и хрящевых тканей. Бишофит может применяться и в качестве компрессов.
При артрозе суставов стопы лечение глиной помогает уменьшить выраженность воспаления и устранить болевые ощущения. Глиняные лепешки накладывают на пораженные области и оставляют на 2 часа. После проведения процедуры необходимо надеть теплые носки.
Диета направлена на устранение причины возникновения дегенеративного процесса в хрящевых и костных тканях. Лишний вес — основной фактор, способствующий появлению проблем с суставами. Из меню необходимо исключить:
- кондитерские изделия;
- шоколад;
- продукты, содержащие большое количество быстрых углеводов.
Полностью отказаться необходимо от употребления спиртных напитков. Нужно есть как можно больше:
- молочных продуктов;
- нежирной рыбы;
- овощей;
- фруктов.
Артроз стоп характеризуется нарушением кровообращения и оттока лимфы. Лечебный массаж помогает наладить эти процессы. Начинать процедуру необходимо с разработки кончиков пальцев, движения должны быть направлены в сторону голеностопного сустава.
Эффективность массажа повышается при его завершении прогреванием или парафиновыми аппликациями. Специальные стельки, применяемые при плоскостопии и артрозе, обладают лечебным действием. Они предотвращают деформацию суставов и возвращают стопе свойственные ей функции.
Правильно изготовленные стельки позволяют пациенту ходить, не испытывая боли.
Хирургические вмешательства применяются при неэффективности медикаментозных и физиотерапевтических методик. Существует несколько видов операций, применяемых при артрозе стопы:
- Сращение суставов подразумевает фиксацию костей пораженной области посредством пластин или винтов. После заживления палец становится неподвижным.
- Эндопротезирование — замена частей голеностопного сустава искусственными аналогами. Эта операция позволяет вылечить запущенные формы заболевания.
Медикаментозное лечение направлено на снятие воспалительного процесса и улучшение состояния хряща. Гормональные препараты могут вводиться в полость сустава.
Для местного лечения используются согревающие и обезболивающие гели. Физиотерапевтические процедуры подразумевают прогревание пораженной области.
Наиболее эффективными считаются:
- лазеротерапия;
- УВЧ;
- УФО;
- электрофорез.
Люди, страдающие артрозом стопы, должны носить свободную удобную обувь, которая не затрудняет движения ног. Туфли должны иметь гибкую подошву и обладать хорошими амортизационными свойствами.
В летнее время рекомендуется ходить по траве босиком. Пациент должен правильно питаться и контролировать свой вес. Специальные упражнения предотвращают развитие таких заболеваний, как артрит и артроз.
Как лечить артроз стопы в домашних условиях?
Методы альтернативной медицины должны применяться в сочетании с традиционными:
- Наиболее эффективной считается настойка сабельника. Это подтверждают положительные отзывы пациентов. Для ее приготовления нужно взять 100 г сухого сырья и 1 л водки. Препарат настаивают в течение 21 дня в темном прохладном месте. Настой процеживают и принимают по 1 ст. л. 3 раза в день. Ее можно использовать и для растирания пораженных областей. Процедуру лучше проводить на ночь.
- Для приготовления эвкалиптовой настойки берут 100 г измельченных листьев, которые заливают 0,5 л водки. Это средство настаивают в течение недели, после чего используют для нанесения на область больного сустава.
- Листья алоэ промывают и мелко нарезают. 50 мл сока смешивают со 100 г меда и 100 мл водки. Препарат настаивают в течение 2 недель, после этого применяют в виде компрессов.
- Пчелиный яд устраняет боль и признаки воспаления, возвращает суставу прежний объем движений. Его используют для растирания пораженных участков.
Народные средства
Боли при движении, нарушение походки – признаки, требующие обращения к специалистам.
Артроз стопы, поражающий суставы нижних конечностей, имеет неприятные симптомы, но если патология выявлена на начальной стадии, есть шансы остановить ее развитие с помощью медикаментозных и народных средств.
Этот недуг относят к дегенеративным хроническим заболеваниям. Артроз суставов стопы характеризуется изнашиванием внутрисуставных хрящей, воспалением мягких тканей, нарушением в них обменных процессов и кровообращения. Патология сопровождается:
- резкими болями;
- искажением формы пальцев;
- ограничением подвижности суставов;
- проблемами при ходьбе;
- обездвиживанием стопы;
- инвалидностью при запущенном состоянии.
Степени заболевания
В зависимости от проявления клинических признаков воспалительного процесса стопы принято различать стадии развития патологии.
Это помогает в описании недуга, назначении лечебных мероприятий. Выделяют степени заболевания с характерными проявлениями.
Можно облегчить состояние больного, если в домашних условиях воспользоваться рецептами народной медицины. Врачи положительно относятся к таким методам при комплексном лечении артроза. Популярностью пользуются:
- компрессы из бишофита на стопу на ночь;
- ванночки из меда и соли перед сном;
- настойка из листьев алоэ для компрессов;
- растирание пчелиным ядом;
- размятые листья папоротника – прикладывают на ночь;
- лепешки из лечебной глины на ступни;
- натирание суставов настойкой цветков коровяка;
- теплый компресс из распаренных овсяных хлопьев.
Профилактика
Артроз стопы возникает вследствие повышенной физической нагрузки, частых травм или нарушения микроциркуляции и метаболизма в хрящевых тканях. Большей части негативных факторов, способствующих развитию артроза, можно избежать и уменьшить их пагубное влияние на сустав, тем самым снизив риск возникновения заболевания.
Данному заболеванию подвержен очень широкий спектр пациентов, но наиболее часто это люди среднего и пожилого возраста. Факторы риска, которые могут привести к артрозу стопы, можно условно разделить на внутренние и внешние.
Знание этих факторов крайне важно не только для лечения, но и для предупреждения развития заболевания, так как при уменьшении их влияния можно замедлить прогрессирование патологии, а зачастую и совсем избежать артроза.
- Внутренние факторы. Внутренними факторами называют такие обстоятельства, которые не могут быть изменены и в большинстве случаев предопределены либо генетическими аномалиями, либо анатомо-физиологическими особенностями человека. К данным факторам относят плоскостопие, асимметрию конечностей, врожденные патологии суставов и соединительной ткани, избыточный вес и т.д.
- Внешние факторы. К внешним обстоятельствам возникновения артроза стопы относят различные стрессовые механизмы, которые воздействуют на организм извне и складываются из влияния окружающей среды и поведенческого стереотипа человека. Наибольшее значение имеет занятие спортом, ведение стоячего образа жизни, ношение неудобной обуви, переохлаждение.
В группу риска входят люди, чей образ жизни или профессия подразумевает повышенную физическую нагрузку на суставы стопы, частые травмы, бег, длительную ходьбу, стоячий образ жизни (
). Также в группу риска можно отнести людей пожилого возраста в силу физиологических особенностей их организма и повышенной физической активности, не соответствующей их возрасту и состоянию здоровья. И что немаловажно – значительную роль в развитии заболевания играет обувь.
Чаще всего развитию артроза стопы способствует тесная, жесткая, некомфортная обувь, не соответствующая размеру и анатомо-физиологическим особенностям стопы, обувь из некачественных материалов, обувь на высоком каблуке, недостаточно утепленная зимняя обувь.
Профилактика артроза стопы зависит от главных факторов, способствующих развитию заболевания, и, как правило, включает в себя ограничение механической нагрузки на ноги у людей, чей образ жизни связан с физической активностью. Крайне важен осмысленный подход к выбору повседневной и рабочей обуви.
- использование обуви с более гибкой подошвой и ортопедическими стельками;
- своевременная смена обуви в случае, когда имеет место интенсивный рост (у детей и подростков);
- следует отдавать предпочтение обуви, соответствующей месту и погоде.
Также важно делать своевременные перерывы в работе, при необходимости следует задуматься о смене места работы или рода деятельности.
Косвенно на профилактику артроза стопы влияет и
. Рекомендуется употреблять в малых количествах продукты, которые способствуют отложению солей в суставах. Следует бороться с ожирением, так как избыточный вес также увеличивает нагрузку на ноги.
Немаловажным является своевременное обращение к врачу-ортопеду в случае наличия врожденных или приобретенных деформаций стопы, таких как увеличение в размерах отдельных ее частей, плоскостопие, появление «выпирающей косточки», а также при периодических болях в стопе, вызванных повышенной нагрузкой.
Чтобы исключить появление неприятного недуга, необходимо соблюдать несложные правила. Одно из них – здоровый образ жизни. Для профилактики артроза требуется:
- организовать правильное питание;
- ограничить непомерные физические нагрузки;
- избавиться от лишнего веса;
- уменьшить количество съедаемой соли;
- укреплять иммунитет для исключения воспалительных, инфекционных заболеваний.
К профилактическим методам развития артроза относятся:
- использование удобной обуви с гибкой подошвой, ортопедических стелек;
- исключение высоких каблуков;
- выполнение гимнастики для суставов стопы;
- прогулки босиком по траве, песку;
- избегание травм нижних конечностей;
- исключение переохлаждения ног;
- самомассаж подошвы;
- своевременное лечение воспалительных заболеваний.