Причины радикулита
Поскольку радикулит не является отдельным заболеванием, а лишь синдромом, его может спровоцировать множество причин. Как вы знаете, в нашем позвоночнике находится спинной мозг. От этого мозга отходит множество нервных окончаний, которые координируют и контролируют движения нашего тела.
В течение жизни каждый второй человек сталкивается с симптомами этого «помолодевшего» в последние годы заболевания (сейчас оно нередко встречается у детей). Остеохондроз появляется из-за дистрофических изменений в позвоночном столбе, что, в свою очередь, вызвано малоподвижным образом жизни, неправильным распределением физических нагрузок.
Также радикулит может быть вызван межпозвоночной грыжей, остеофитами (костными наростами на позвонках), стенозом спинномозгового канала, появлением опухолей, развитием артрита. Болезни внутренних органов, сердечно-сосудистой и мочеполовой системы тоже способны спровоцировать изменения позвоночника, что приводит к острому или хроническому радикулиту.
Радикулит также могут спровоцировать:
-
Стресс;
-
Инфекция;
-
Нарушение обмена веществ;
-
Поднятие тяжестей.
Нередко радикулит появляется у здоровых людей, как следствие травм и физических нагрузок – поднятия тяжестей, например. Чрезмерное давление на позвонки приводит к защемлению нервов, вызывая воспаления и боль.
Встречается радикулит и у беременных женщин, когда из-за резкого набора веса неподготовленные мышцы и позвоночник испытывают напряжение. Также гормональные изменения и нарушения обмена веществ могут спровоцировать радикулит.
Воспалительные и инфекционные процессы в организме могут стать причиной воспаления нервных корешков, причем это нередко является следствием переохлаждения, простуды и гриппа. Распространен радикулит и среди тех людей, которые часто находятся в состоянии стресса, испытывают депрессию.
Неправильное питание также влияет на развитие этого синдрома. Если человек употребляет в пищу большое количество соли, она откладывается в шейном отделе позвоночника, оказывая давление на нервные волокна.

Наиболее частой причиной развития радикулита является остеохондроз, при котором в тканях позвоночника происходят определенные дегенеративные изменения в такой последовательности:
- Во-первых, межпозвоночные хрящевые диски становятся менее эластичными;
- Во-вторых, мышечные спазмы усиливают давление, за счет чего уменьшается щель между двумя позвонками;
- В-третьих, в местах соединения измененных межпозвоночных дисков с позвонками откладываются соли;
- В-четвертых, образовавшиеся вследствие этого выступы оказывают сильное давление на нервные корешки.
Как правило, радикулит развивается остро при поднятии тяжестей, резких или неловких телодвижениях, травмах спины, переохлаждении, стрессах, инфекциях, интоксикациях или нарушении обмена веществ.
Радикулит — термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной болезни является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
На самом деле болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или защемления.
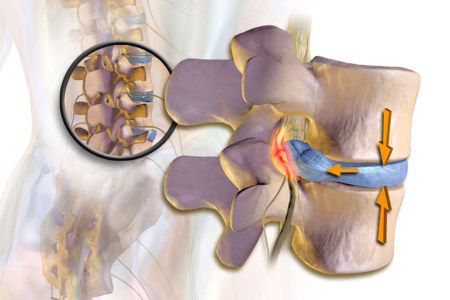
Несмотря на данный факт выражения «радикулит шейный», «радикулит поясничный» и другие широко употребляется среди пациентов, на разных интернет-сайтах, встречаются в профессиональной медицинской литературе и, к сожалению, нередко используются медицинскими работниками для обозначения различных болевых синдромов в верхних, нижних конечностях и области позвоночника.
В случае разнообразных поражений нервного корешка или нервного волокна в любой анатомической области в настоящее время в международных научных медицинских сообществах (EFNS, IASP, ICF, WHO и др.) принято использовать термин «радикулопатия» (radiculopathy; лат. radicula — корешок греч. рathos — страдание, болезнь).
Поясничный радикулит — это не самостоятельное заболевание. Это комплекс болезненных проявлений, являющихся последствием других заболеваний. Дегенеративные процессы изменяют межпозвонковое пространство позвоночника и нарушают его функции, что и приводит к появлению симптомов радикулита.
Прежде чем начать лечение радикулита поясничного,необходимо знать причины:
- Остеохондроз и его проявления: остеофиты, костные отростки, протрузии дисков.
- Межпозвонковая грыжа.
- Старое травмирование позвоночника.
- Фораминальный стеноз, когда сужаются каналы прохождения нервных корешков.
- Болезни внутренних органов, наличие опухолей.
- Сильные стрессы, переохлаждение, поднятие тяжестей.
- Нарушение питания тканей — отложение солей.
- Болезни мочеполовой системы, грипп и другие перенесенные инфекции.
- Изменения, связанные с возрастом.
Чаще всего поясничный радикулит проявляется после сорока лет. Также ему подвержены спортсмены и люди, работающие в холодных погодных условиях и на производствах, связанных с поднятием тяжестей.
Среди основных причин врачи «ЕВРОМЕДПРЕСТИЖ» называют сужение спинномозгового канала, опухоли, травмы и грыжи межпозвонковых дисков. Кроме того, вызвать обострение болезни может стресс, лишний вес, поднятие тяжелых предметов, инфекции и переохлаждение организма.
Наиболее часто причиной его возникновения являются дегенеративно-дистрофические процессы в позвоночнике, прежде всего
Часто задаваемые вопросы
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
- Длительные интенсивные физические нагрузки
- Работа, связанная с постоянным пребыванием в положении стоя, особенно в неудобной позе, интенсивные статические нагрузки на позвоночник.
- Травмы
- Врожденные пороки позвоночника
- Остеохондроз и другие дегенеративные заболевания
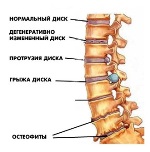
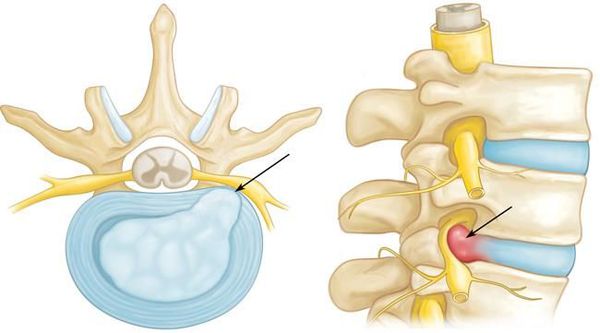
При межпозвоночной грыже происходит разрыв фиброзного кольца и смещение пульпозного ядра. В зависимости от места разрыва, оно может смещаться кпереди, кзади, вбок. Оно сдавливает спинномозговые корешки и приводит к возникновению симптомов радикулита. Постепенно к сдавлению присоединяется воспалительный процесс.
Остеохондроз
- из-за дегенерации межпозвоночных дисков уменьшается их высота и, как следствие, размеры межпозвоночных отверстий, через которые наружу выходят корешки спинного мозга;
- при длительном течении заболевания на позвонках образуются костные разрастания — остеофиты, которые также могут сдавливать корешки;
- присоединяется воспалительный процесс, который приводит к отеку и еще большему сдавлению.
Также врачи выделяют предрасполагающие причинные факторы, которые увеличивают риск развития радикулита. К основным из них относятся:
- Переохлаждение
- Сидячая работа
- Подъем тяжестей
- Нарушение анатомического положения тела
Каждый корешок спинномозгового нерва имеет определенную зону иннервации. При воздействии на один или несколько корешков причинными факторами у пациента развивается болевой синдром в зоне иннервации пораженного корешка.
Симптомы
В нервах
спинного мозга есть волокна, отвечающие за функции двигательные, вегетативные и
чувствительные. Отсюда и симптомы радикулита – расстройства двигательного и
чувствительного характера, и проявления вазомоторные, трофические или
секреторные.
Главным
симптомом радикулита является корешковый синдром, проявления которого напрямую
зависят от локализации патологии или очага поражения.
С течением развития
болезни к корешковому синдрому присоединяется симптом выпадения (оживление
рефлексов сухожильных, гиперстезия, парастезия, появление болевых точек). Очень
часто эти синдромы и проявления остаются незамеченными, что приводит к развитию
болезни и более длительному потом ее лечению.

После этого
при радикулите начинают развиваться мышечные синдромы тонического характера,
мышечная атрофия, симптомы, которые могут привести пациента к состоянию
инфвалидности.
Поскольку
корешки спинного мозга непосредственно связаны со спинными нервами, то их
воспаления могут давать менингеальную симптоматику.
При шейном
радикулите боль локализуется в области шеи и затылка, и усиливается во время
чихания, кашля или при поворотных движениях головы. Нередко пациент с шейным
радикулитом испытывает головокружения, у него нарушается равновесие при ходьбе,
снижается слух, и часто мучает икота.
При грудном
радикулите происходят патологические деформации и изменения межпозвоночных
дисков, и боли локализуются в грудном отделе позвоночника, с отдающими
ощущениями в руку, грудь, голову.
При
поясничном радикулите (люмбаго или прострел) боли возникают в поясничном отделе
с иррадиацией в ногу.
И крестцовый
радикулит проявляется болями в соответствующем отделе спины, и с иррадиацией в
нижние конечности.
Симптомы заболевания могут быть самыми разными. Одни пациенты жалуются на слабость в мышцах, другие отмечают ноющие боли, распространяющиеся от шеи к ногам, третьи чувствуют онемение рук и ног. В целом проявления радикулита объединены по нескольким группам:
- Снижение чувствительности. Замыкания нервных импульсов происходят при компрессии корешков. Итогом этого становится жжение и покалывание в конечностях.
- Болевые ощущения. Могут иметь разный характер и локализацию. Боль сигнализирует о том, что нервные волокна подвергаются разрушающему влиянию.
- Ослабление мышц. Из-за компрессии нерва мышцы теряют свою функциональность. Отсутствие своевременного лечения в отдельных случаях становится причиной полной атрофии мышц или вялотекущего пареза.
Перед тем, как предпринимать активные действия и искать информацию о том, что представляет собой лечение радикулита, важно выявить причину заболевания.
| Наименование услуги | Стоимость |
|---|---|
| Консультация врача мануального терапевта, к.м.н. | 1 500 руб. |
| Сеанс мануальной терапии | 3 000 руб. |
| Смотреть весь прайс-лист | |
Основным симптомом радикулита является острая боль, которая усиливается при любом движении. Пациенты жалуются на полную или частичную потерю чувствительности в области пораженного нерва.
К симптомам радикулита также относятся головокружение, ухудшение слуха, мышечная слабость, потеря равновесия при ходьбе, что обусловлено нарушением кровоснабжения мозга.
Заболевание может сопровождаться расстройством функций мочевого пузыря и желудочно-кишечного тракта (чаще всего наблюдаются при крестцовом радикулите).
Основным признаком радикулита является, конечно же боль. Боль зависит от того, в каком месте у вас был поврежден позвоночник:
-
Шейный радикулит – когда у вас болит шея и любое движение головой неимоверно усиливает эту боль. И конечно, могут быть особые случаи, связанные с этим заболеванием, например, может кружиться голова, ухудшается слух, вы ходите не ровно.
-
Грудной радикулит. Для него характерно следующее: боль, которая буквально осыпает все грудную клетку.
-
Пояснично-крестцовый радикулит. Боль в спине, когда ходите, когда наклоняетесь.
На время боль может притупляться, после чего она возобновляется с большей силой. Основное место локации болевых ощущений зависит от того, где расположен центр воспаления или защемления нервных волокон.
Если нервы поражены в верхней части позвоночника, болевые ощущения появятся не только в шее и плечах, но и в затылке. Если радикулит в средней части позвоночника, то боль может опоясывать грудь, ощущаться в руках. При пояснично-крестцовом радикулите болевой синдром переходит на ягодицы, бедра, стопы.
Следующий распространенный симптом радикулита – потеря чувствительности, она может быть частичной или полной. Частичная потеря ощущений появляется в районе тех мест, где находится пораженный нерв. В тяжелых случаях наблюдается онемение конечностей.
Нередко встречаются и такие симптомы, как слабость в мышцах, сбои в их работе вплоть до атрофии, жжение и покалывание в мягких тканях, головная боль, головокружение, ослабление слуха и зрения, причиной этому служит нарушенное кровоснабжение головного мозга.
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулопатии относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
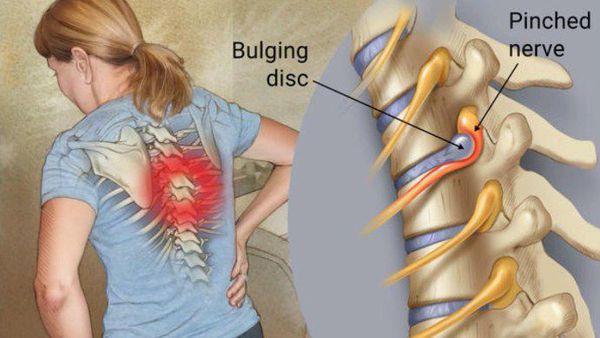
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение).[5][8][10]
Симптомы радикулита различаются в зависимости от локализации процесса (в шее, грудном или поясничном отделе позвоночника), а также от тяжести и запущенности процесса.
Для шейного корешкового синдрома свойственны ряд симптомов:
- Боль. Чаще всего возникает резко, носит колющий, пекущий или режущий характер, расположена в шейном отделе позвоночника, иррадиирует в затылочную часть головы, плечи, лопатки. Усиливается при наклонах и поворотах головы, чихании и других резких движениях
- Головокружение. Чаще возникает во второй половине дня
- Головная боль. Беспокоит в затылочной и теменной областях, часто пульсирующая, усиливается при поворотах и наклонах головы и уменьшается при принятии удобного положения, особенно лежа
- Тошнота. Вызвана выраженным болевым синдромом в шее и в голове, не сопровождается рвотой
- Нарушение чувствительности кожи. В области шеи, плечевого пояса, рук и головы возникает чувство «ползания мурашек», онемение, покалывание, уменьшение температурной и тактильной чувствительности
- Мышечная слабость. Сила верхних конечностей уменьшена за счет слабость в мышцах, пациент достаточно быстро устает от привычной деятельности
- Локально повышенный мышечный тонус на стороне поражения нервных окончаний
Симптомокомплекс грудного радикулита более обширный, чем в шейном отделе и часто пациенты, а порой и медицинские работники, путают его с другими заболеваниями. Основные признаки корешкового синдрома в грудном отделе:
- Боль в грудном отделе позвоночника. Носит острый, пекущий, колющий характер, часто опоясывающая, по ходу ребер. Усиливается при малейших движениях (наклоны телом, кашель, чихание, глубокое дыхание) и в ночное время. Уменьшается в лежачем удобном положении тела. Иррадиирует в сердце (можно спутать со стенокардией или инфарктом миокарда), в область живота (дифференцировать от приступов острого живота), желудка (изжога, гастрит), руки
- Мышечная слабость в руках, спине
- Нарушение чувствительности кожи в области спины, рук, грудной клетки и живота, ощущение «ползания мурашек», онемение, покалывание, повышение порога болевой чувствительности
- Учащение сердцебиения
- Вздутие живота (метеоризм)
- Одышка
- Пациент занимает вынужденное положение, в котором болевой синдром меньше
- Боль при пальпации позвоночника (остистых отростков)
- Локально повышенный мышечный тонус на стороне поражения нервных окончаний
Воспалительные изменения корешка спинномозгового нерва в поясничном отделе позвоночника встречаются чаще всего. Клиническая картина достаточно разнообразная и обширная:
- Боли в поясничном отделе позвоночника. Достаточно интенсивные, носят ноющий, жгущий характер, периодически притупляющиеся, иррадиируют в органы малого таза (прямая кишка, мочевой пузырь, матка, простата), почки, ноги, ягодицы. При малейшей нагрузке боли усиливаются (повороты и наклоны спины, половой акт, ходьба и пр.)
- Слабость мышц спины и ног, вплоть до того, что пациент практически не может ходить и выполнять привычные движения
- Нарушение кожной чувствительности. Отмечается онемение кожи, «ползание мурашек», отсутствие чувствительности при прикосновении к коже спины, ягодиц, ног и живота
- Боль при пальпации остистых отростков поясничных позвонков
- Боли при мочеиспускании и дефекации
- Дискомфорт внизу живота
- Укорочение полового акта у мужчин, вплоть до импотенции
- Уменьшение сухожильных рефлексов на ногах (не постоянный рефлекс)
- Нарушение походки. Пациент может начать хромать, разгружая пораженный участок нервных корешков
- Локально повышенный мышечный тонус на стороне поражения нервных окончаний
У такого заболевания, как поясничный радикулит, симптомы зависят от причины его проявления. Локализация боли зависит от того места, где ущемляются нервные корешки.
В зависимости от места локализации боли различают три болевых синдрома:
- Люмбаго — боль, которая появляется от чрезмерной нагрузки либо переохлаждения, после чего может произойти спазмирование мышц, сместиться позвонки или проявиться межпозвонковая грыжа. Приступ иногда длиться целые сутки.
- Ишиас — простреливающая боль проявляется в пояснице или ягодицах, а также часто может ощущаться вдоль всей ноги и отдавать в стопе.
- Люмбоишиалгия — жгучая навязчивая боль в поясничном отделе, отдающая в ноги.
Виды радикулита и его проявления
Первым признаком заболевания обычно является боль, локализующаяся в определенной зоне с периодическими прострелами (как удар электрическим током). Вскоре появляется ощущение онемения, покалывания или ползания мурашек в соответствующей области кожи.
Поражение (чаще всего) корешков шейных нервов вследствие остеохондроза и деформирующего спондилоартроза. Заболевание начинается обычно в возрасте старше 40 лет, нередко имеет затяжное течение с периодическими обострениями.
Первым признаком является односторонняя боль в шее. Боль усиливается при движении головы, распространяется иногда на затылочную и верхнегрудную области. Часто возникает онемение в области кисти.
Встречается значительно реже, чем шейный и пояснично-крестцовый.
Причиной заболевания обычно являются вирусная инфекция (опоясывающий лишай), реже дегенеративно-дистрофические процессы в позвоночнике (деформирующий спондилоартроз, остеохондроз). Также может возникать вследствие сдавления корешков спинномозговых нервов опухолью, спаечным процессом.
Характеризуется болями в межреберье с ощущением онемения или покалывания. При грудной форме больные часто сгибают позвоночник в пораженную сторону и держат туловище в таком положении, избегая всякого лишнего движения, чтобы не усилить боль.
Наиболее частая его форма. Заболевают обычно люди в возрасте 30—50 лет, работающие в неблагоприятных температурных условиях. Картина ишиаса характеризуется болями в пояснице и на задней поверхности ноги и по ходу седалищного нерва.
Боль появляется обычно при неловком движении, подъеме тяжести, травме и продолжается от нескольких минут до нескольких дней, нередко возникают повторные приступы. Движения в поясничном отделе позвоночника резко ограничены.
Признаки радикулита
Нередко радикулит можно спутать с проявлениями других заболеваний: варикозного расширения вен, плоскостопия, травмы или заболевания внутренних органов, которым также свойственна опоясывающая боль.

Радикулит можно отличить по следующим признакам:
-
боль появляется внезапно. Она может также резко пропасть, а после возобновления болевые ощущения сильнее;
-
усиление боли, когда человек, лежа на спине, поднимает выпрямленную ногу;
-
нога рефлекторно сгибается, когда больной пытается сесть из положения лежа;
-
острая боль при чихании и кашле;
-
усиление болевых ощущений при наклоне головы вперед;
-
сложно находиться долгое время в одном положении, но в неподвижном состоянии боль стихает;
-
ночью состояние больного ухудшается;
-
появляется потливость, бледность лица.
Боль при радикулите — основной симптом. Она возникает в разных местах, в зависимости от того, какой отдел позвоночника был поражен.
- шейный радикулит
- шейно-плечевой радикулит
- шейно-грудной радикулит
- грудной радикулит
- поясничный радикулит
Боль при радикулите может иметь разный характер. Иногда она хроническая, ноющая, тянущая, а в других случаях — острая, жгучая, настолько сильная, что больной вообще не может встать. Из-за боли нарушается тонус мышц поясницы, спины или шеи.
Диагностика радикулита
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический[8][10] и вертеброневрологический[4][7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие.[2]
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ).
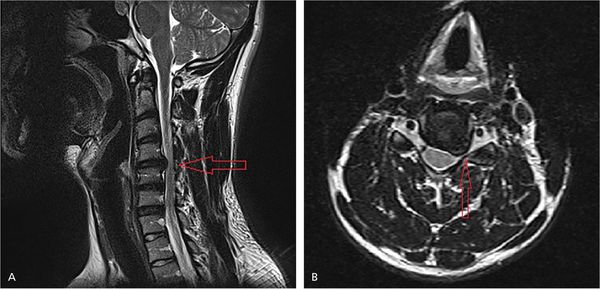
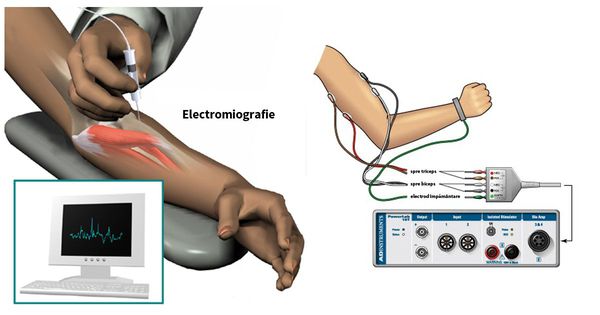
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы).[1]
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
- медикаментозные средства (капельницы, лечебные блокады, препараты для приёма внутрь и в виде инъекций);
- методы мануальной медицины;
- физиотерапевтическое лечение;
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка.[3][5][6][9]
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Профилактикой возникновения радикулопатии является избегание различных травматических и инфекционных заболеваний позвоночника путём соблюдения рационального двигательного режима и правил здорового образа жизни. При возникновении симптомов радикулопатии — раннее обращение к квалифицированному специалисту — врачу-вертеброневрологу.[4][5][6][7][9]
Как только вы почувствуете боль в позвонке, вам следует идти к доктору, а конкретно к неврологу. Невролог вас выслушает и осмотрит. Его задача – выявить болезнь, для чего он вас и направит на рентген.
После чего специалист сможет уже более точно сказать, из-за чего у вас болит спина. Рентген также позволит выявить, насколько сильно, а также где именно у вас поврежден позвоночник, после чего будет назначен курс лечения.
Диагностикой заболеваний позвоночника занимается врач-невропатолог. Первая стадия – это осмотр и сбор анамнеза, специалист опрашивает больного с целью выявления симптомов и причин недуга.
После осмотра врач назначает анализы и исследования. Основным методом является рентгенологическое исследование, если его недостаточно, назначают магнитно-резонансную и компьютерную томографию, радионуклидное сканирование (сцинтиграфию).
В качестве профилактики радикулита рекомендуют проводить лечебную гимнастику (только не в период обострения). Это необходимо для укрепления мышц, которые снимут излишнюю нагрузку с позвоночника, создадут естественный мышечный корсет.
Благоприятно для позвоночника плавание, но в этом случае необходимо избегать переохлаждения и резких движений. Целесообразна борьба с лишним весом, который увеличивает давление на позвонки. Тяжелую физическую работу лучше выполнять в корсете, стараться не поднимать тяжестей, не пребывать долго в наклонном положении.
Также важно следить за осанкой и правильным питанием. Прежде всего –уменьшить в рационе количество соли, увеличить поступление клетчатки (употреблять больше сырых овощей, свежих салатов). Готовить лучше на пару, избегая жирного, жареного, острого.
Сладкое, кофе и крепкий чай по возможности тоже следует исключить. Полезен чеснок, сок лимона, бананы. Иногда радикулит обостряется из-за нехватки в организме витамина B12 – его и другие пищевые добавки желательно добавить в рацион.
‹
9 советов для здоровья суставов и костей!
Польза сельдерея для мужчин и женщин — 10 научных фактов!
›
магнитно-резонансная томография (МРТ), рентген, ультразвуковое исследование, компьютерная томография, денситометрия. Также все пациенты в обязательном порядке сдают кровь и мочу на анализ для выявления иных заболеваний способных спровоцировать болезнь.
Радикулит, лечение которого осуществляется с помощью множества методов, значительно выделяется на фоне других болезней. При условии изменений позвоночника, носящих дистрофический характер, наибольшего эффекта позволяют достичь:
- Ударно волновая терапия.
- Лечебная физкультура (ЛФК), различные виды массажей, мануальная терапия, остеопатия, воздействие с помощью иглоукалывания, гимнастика, гирудотерапия.
- Вытяжение позвоночника.
- Физиотерапевтические мероприятия, включающие воздействие ультразвуком, радоновые ванны, ультрафиолет, электрофорез с медикаментами, диадинамические токи.
- Консервативное лечение. Прием лекарственных препаратов, анальгетиков, витаминов (особенно группы B), противовоспалительных средств и средств, нацеленных на улучшение микроциркуляции и циркуляции крови.
Наилучший результат обеспечивает комплексный подход — это самое конструктивное решение задачи под названием «Как лечить радикулит?». Однако прежде чем приступать к активным действиям, необходимо точно установить причину болезни — ведь в качестве катализатора может выступать остеохондроз, инфекция или травма.
На пути к выздоровлению определенный акцент делается на пребывание пациента в состоянии абсолютного покоя, когда он не испытывает давления на позвоночник, а также на прием снимающих воспаление нестероидных препаратов.

Соблюдение врачебных рекомендаций делает лечение радикулита максимально успешным, независимо от формы болезни и степени обострения. Согласно медицинской статистике, строгое следование всем правилам позволяет увидеть эффект уже спустя пару дней — болевые ощущения заметно уменьшаются.
Тем не менее, следует осознавать, что радикулит лечение которого является очень специфическим, требует особого подхода: усилия должны быть направлены не только на снятие болевого синдрома, но и на расслабление напряженных мышц.
В ситуациях, когда болезнь была вызвана выпадением межпозвонкового диска, не обойтись без хирургического вмешательства. Но, к сожалению, этот радикальный метод не обещает отсутствие рецидивов, потому что оперативное лечение помогает справиться с симптомами, но не с причиной радикулита.
В моменты обострения заболевания врачи «ЕВРОМЕДПРЕСТИЖ» настаивают на приеме препаратор, способных снять воспаление и уменьшить боль.
Любой, кто не хочет на своем опыте узнать о том, что такое радикулит, лечение которого подчас может растянуться на годы, должен соблюдать определенные правила. Необходимо все время наблюдать за собственной осанкой и работать над укреплением мышц спины.
Помнить об осанке нужно не только днем, но и ночью — только правильное положение тела снимает с позвоночного столба напряжение. Поможет в этом подкладывание подушек небольшого размера под поясницу и шею, а также использование ортопедического матраца.
Кроме того, важно акцентировать внимание на положении тела во время выполнения повседневных дел. Например, при поднятии лежащих низко предметов лучше согнуть ноги в коленях, не наклоняясь полностью — благодаря этому основная нагрузка придется не на позвоночник, а на ноги.

Любые неудобные позы способны оказать негативное влияние (сидение в кресле или за столом с опущенной головой и др.). Излишние нагрузки на позвоночник также могут стать причиной радикулита. Положительный эффект даст специальная гимнастика, физическая активность и закаливание, повышающее иммунитет.
В медицинском центре «ЕВРОМЕДПРЕСТИЖ» вас всегда ждут высококвалифицированные врачи с многолетним опытом работы. Мы занимаемся диагностикой и лечением любых болезней спины.
«ЕВРОМЕДПРЕСТИЖ»: наша профессия — возвращать здоровье!
Почувствовав первые признаки заболевания, необходимо немедленно обратиться к врачу-невропатологу. Прежде, чем лечить радикулит поясничный, специалист назначает полное диагностическое исследование.
Диагностирование
радикулита проводит врач невролог. Вначале радикулит на фоне остеохондроза
дифференцируется от радикулитов, возникшим по другим причинам. Для этого врач
собирает подробный анамнез и анализирует клиническую картину.

Современные
диагностические методы позволяют быстро и качественно установить диагноз
радикулита. Для этого применяются: рентген, электроспондилография,
магнитно-резонансная томография и ультразвуковое исследование.
Профилактика
радикулита представляет собой применение методов и ряд мероприятий по
профилактике остеохондроза, по устранению различных факторов, которые могут
вызвать радикулит и стать его причиной развития.
Основным
профилактическим методом является ведение здорового образа жизни с умеренными
физическими нагрузками и соблюдением режима сна и работы.
Лечение
радикулита на первом этапе заключается в снятии болевого синдрома и мышечного
напряжения (назначаются обезболивающие лекарства, новокаиновые блокады, мази,
гели и растирания). Затем снимают воспаление (противовоспалительные препараты).
Редко, но
иногда приходится применять хирургические методы лечения.
Чаще всего
лечение радикулита сводится к консервативным методам. Для этого применяют
мануальную терапию, массажи, остеопатию, физиотерапевтические мероприятия,
лечебную гимнастику, рефлексотерапию.
Для каждого
пациента в каждом отдельном случае радикулита лечение подбирается сугубо
индивидуально и зависит от физиологических факторов пациента и причин, вызвавших
развитие радикулита. Лечение радикулита всегда длительное и требующее усилий,
как со стороны медиков — специалистов, так и со стороны самого больного.
- острое начало;
- постоянная или приступообразная;
- колющая или ноющая;
- острая и жгучая или тупая.
- частые обострения при хроническом радикулите;
- выраженный болевой синдром, который не снимается традиционными средствами;
- параличи, значительное ограничение движений;
- необходимость лечения тяжелых и прогрессирующих заболеваний позвоночника, которые привели к развитию радикулита.
Лечение радикулита
- Рентгенологическое исследование — определение изменений костной структуры.
- Компьютерная томография — определение степени поражения нервных связок и межпозвонковых дисков.
- Электромагнитография — более глубокое изучение нервных волокон.
Терапия заболевания должна осуществляться в щадящих для больного условиях. При лечении радикулита ему необходимо обеспечить покой. Место, на котором он лежит не должно прогибаться, поэтому под него кладут жесткий щит.
Пациенту следует ограничить движения того места позвоночника, где произошло воспаление корешка спинного мозга. Для этого врач может порекомендовать жесткий фиксирующий корсет, но носить его можно не более 3 часов в день.
Для уменьшения болевого синдрома пациентам назначают курс нестероидных противовоспалительных препаратов. Если боли характеризуются повышенной интенсивностью, обезболивающие средства вводят внутримышечно, если слабой – используют свечи или таблетированные формы лекарств.
Эффективны в лечении радикулита и местные методы, которые включают в себя использование перцового пластыря, противовоспалительных и разогревающих мазей с эфирными маслами, пчелиным и змеиным ядом.
В стационарных или амбулаторных условиях больному могут назначить иглорефлексотерапию и физиотерапевтические процедуры. После купирования болевого синдрома иногда требуется вытяжение позвоночника. Данная процедура выполняется исключительно в условиях стационара квалифицированным специалистом.
Для устранения радикулита эффективно применяют лечебную физкультуру и массаж, а также мануальную терапию. Однако до начала занятий пациенту необходимо проконсультироваться с невропатологом и пройти рентгенологическое обследование для исключения грыжи межпозвонкового диска, поскольку мануальная терапия может спровоцировать ее отрыв.
К консервативному лечению радикулита любой локализации относятся медикаментозное, физиотерапевтическое лечение, а также соблюдение диетического питания.
В период острой боли обязательно подключение медикаментозных препаратов — таких, например, как диклофенак натрия, кеторолак и др.
Удобной лекарственной формой являются свечи (например, свечи с диклофенаком , индометацином).
В домашних условиях при лечении радикулита широко используются местно самые различные средства: мази, гели, бальзамы как с раздражающим, так и обезболивающим действием.
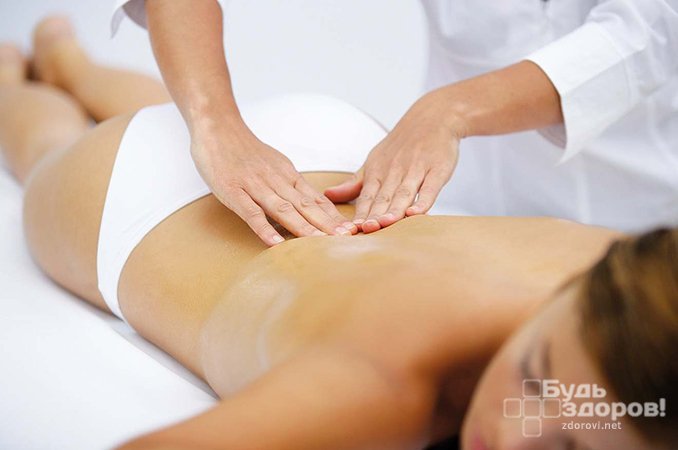
Радикулит – “излюбленный” объект для мануальной терапии, включая тракционную – сухое или подводное скелетное вытяжение. Данные методы могут оказаться эффективными только в руках настоящего специалиста.
По мере стихания остроты боли и расширения двигательной активности пациента подключаются лечебная физкультура, массаж, физиотерапевтическое лечение.
На практике больным с радикулитом часто рекомендуют бальнео- и грязелечение, применение других санаторно-курортных методов лечения.
В комплекс лечения и профилактики обострений входит исключение резких поворотов, наклонов, односторонних нагрузок, неподготовленного подъема тяжестей, длительного неподвижного сидения и т.п., при обязательном сохранении целесообразной физической активности. Естественна рекомендация по-возможности избегать переохлаждений.
При наличии плоскостопия показано ношение специально подобранных (изготовленных) супинаторов.
Узнайте ваши вероятные болезни и к какому доктору следует идти.
Лечение при радикулите включает комплекс мероприятий, зависит от стадии процесса и давности заболевания.
В остром периоде назначается комплексное лечение, которое направлено на снятие отёка и воспаления, ослабление рефлекторного спазма мышц, что уменьшает сдавление нервного корешка.
- Физический покой, при сильных болях показан постельный режим.
- Препараты из группы нестероидных противовоспалительных средств для уменьшения болевого приступа и снятия воспаления. Применение обезболивающих является обязательным, так как это не только избавит пациента от мучительных болей, но и позволит ускорить процесс выздоровления. Назначают такие препараты, как вольтарен, ибупрофен, индометацин.
- Противоотёчные или мочегонные (фуросемид, гипотиазид, диакарб), которые уменьшают отёк и сдавление ущемлённых спинномозговых корешков.
- Миорелаксанты (вещества, расслабляющие мышцы), применяющиеся для снятия защитного напряжения мышц.
- Витамины группы В (мильгамма), в больших дозах улучшают нервную проводимость и уменьшают боль.
- При интенсивных и неуменьшающихся болях возможно применение глюкокортикоидных гормонов (значительно уменьшают воспаление и повышают эффективность обезболивающих средств), лидокаина, витамина В12. Высокоэффективны корешковая и эпидуральная блокады.
- Физиотерапию: ультразвуковая терапия, электрофорез с введением обезболивающих.
- Обезболивающие и разогревающие мази ( вольтарен, мази с перцем, пчелиным или змеиным ядом).
Лечебная гимнастика проводится с целью расслабления мышц, уменьшения сдавления корешков и постепенного укрепления мышечного корсета. Исключаются вертикальные нагрузки на позвоночник и повороты в поражённых сегментах.
Физиотерапия: лекарственный фонофорез, ультрасонотерапия дают видимые положительные разультаты. Их эффективность связана с противовоспалительным, обезболивающим действием, усиливающим действие лекарств.
Применяют сосудистые препараты, спазмолитики и миорелаксанты, полиферментные препараты. Ферментные препараты, вводимые в зону воспаления с помощью электрофореза, избирательно лизируют, расщепляют ткань грыжевого выпячивания, что уменьшает сдавление корешка.
- Мануальная терапия;
- Рефлексотерапия;
- Иглоукалывание;
- Гирудотерапия (лечение пиявками);
- Другие виды терапии, например, лечение грязями.
Вытяжение позвоночника – высокоэффективный метод, направленный на уменьшение сдавления корешков, устранение смещения диска, снижение мышечного спазма. Существует два вида вытяжения: подводное и сухое.
При сухом методе вытяжение происходит за счёт собственного веса тела, которое помещают на наклонную поверхность специального стола. Подводное вытяжение проводят в бассейне с помощью специального голововытяжителя, оно бывает вертикальным и горизонтальным.
В стадии ремиссии, или затихании процесса, пациента беспокоят такие жалобы, как боли при сильной физической нагрузке, снижение силы в пораженной конечности. На этом этапе проводят профилактику возможных обострений.
Показаны лечебная физкультура и санаторно-курортное лечение.
- выявление выпавшего диска или остеофита, которые вызывают болевой приступ
- синдром сдавления корешков конского хвоста – операция проводится в срочном порядке, так как изменения могут быть необратимы.
В ходе операции удаляют измененный диск и остеофиты, заднюю связку, что устраняет сдавление корешков. Это приводит к быстрому прекращению болей и позволяет встать на ноги уже в первый день после операции. При нестабильности позвоночника проводят его укрепление с помощью титановых конструкций.
В уколах диклофенак применяют в дозировке 75 мг — это количество препарата нужно ввести глубоко в ягодичную мышцу. Если боль возникает снова, то повторную инъекцию можно осуществлять не ранее, чем через 12 часов после первой. Применение препарата в инъекционной форме возможно не дольше 2- 3 дней.
Принимать по 100 мг Диклофенака один раз в сутки.
Назначают любые поливитаминные препараты.
Обычно внутримышечно назначают витамины группы B. Это стандартное назначение для пациентов, которые проходят лечение в неврологических стационарах.
Дозировка зависит от вида обезболивающего препарата и степени выраженности болевого синдрома. Например, для анальгина средняя суточная доза составляет 1 грамм, максимальная – 2 грамма.
(Каталог лекарственных средств РЛС)
Противопоказания к применению лазерной терапии:
- туберкулез легких
- злокачественные опухоли
- индивидуальная непереносимость кожей человека лазерных лучей.
Продолжительность курса лечения — 10 процедур.
Противопоказания — гнойничковые процессы, злокачественные и доброкачественные процессы на коже в месте воздействия, другие поражения.
Продолжительность курса лечения — 10 сеансов.
Противопоказание — поражение кожи в месте введения игл (опухоли, дерматологические, гнойничковые заболевания).
При шейном радикулите, который сопровождается головными болями, проводится массаж головы.
Массаж шеи всегда стоит выполнять с особой осторожностью: шейные позвонки имеют небольшие размеры, а мышцы шеи достаточно тонкие и слабые, поэтому неаккуратные действия массажиста способны привести к дополнительному смещению и ухудшению состояния.
Эфирные масла обладают приятным ароматом и успокаивающим эффектом, способствуют снятию повышенного мышечного тонуса.
2.Постельный режим, ограничение физических нагрузок до снятия приступа боли в спине. Когда боль прошла, необходима лечебная гимнастика.
3.Согревание больного отдела спины: шерстяной пояс, пластыри, укутывания одеялом, теплым шерстяным платком, грелка, платок с разогретой солью и так далее.
- нестероидные противовоспалительные препараты в виде таблеток, порошков или инъекций (Диклофенак, Ибупрофен, Нимесулид, Пироксикам, Индометацин и другие);
- витамины группы В (Нейровитан, Нейрорубин, Мильгамма и другие);
- мази, гели, крема для наружного применения с противовоспалительным, обезболивающим, согревающим или отвлекающим эффектом).
5.Расслабляющий массаж спины.
6.Препараты, восстанавливающие хрящевую ткань в виде инъекций, таблеток или кремов (Мукосат, Глюкозамина хондроитин, Терафлекс, Алфлутоп, Хондроитин, Хондроксил и другие).
2.Растирания медом в чистом виде или мед размешать с раствором фурацилина.
4.Компрессы с черной редькой на ночь: редьку натереть на терке, процедить, полученным соком пропитать ткань и приложить на больную область спины.
5.Растирания чесноком. Чеснок измельчить и добавить в него смалец (1:2), полученной смесью растирать спину.
Радикулит при беременности, как выявить и лечить?
Лечебная физкультура довольно давно известна в качестве одного из самых действенных методов борьбы с радикулитом. Наблюдения врачей неврологов клиники «ЕВРОМЕДПРЕСТИЖ» показывают, что чем раньше пациент начал заниматься, тем быстрее идет процесс выздоровления.
При правильном выполнении ЛФК способствует восстановлению нормального тонуса мышц, улучшению подвижности позвоночника, повышению трудоспособности. Однако все это возможно лишь при условии подходящих упражнений, отвечающих потребностям организма и степени заболевания.
Инициатива самостоятельного повторения упражнений из интернета либо ни к чему не приведет, либо ухудшит самочувствие. Именно поэтому важно обратиться к высококвалифицированному врачу, который разработает схему занятий в соответствии с возрастом пациента, симптоматикой болезни и общей клинической картиной.
В настоящий момент существует множество самых разных комплексов упражнений лечебной физкультуры, однако все они направлены на придание позвоночнику подвижности. Ежедневные занятия позволяют избежать возникновения хронических болезней спины.
Обычно подход длится 10-15 минут, при этом очень важно выполнять упражнения правильно. Также следует обратить внимание на позы, в которых сидит или лежит пациент на протяжении дня — спина должна всегда оставаться прямой, в противном случае ЛФК не окажет никакого эффекта.
Локализация боли:
- по ходу нерва с одной или с двух сторон (опоясывающая боль);
- часто отдает в область сердца, почек, диафрагму, подлопаточную область и так далее, маскируя радикулит под другие заболевания.
Особенности боли:
- усиливается при надавливании на точку в области между ребрами, по ходу нерва, при этом может появиться боль в точке проекции корешка нерва (в области позвоночника);
- усиливается при глубоком вдохе, кашле, чихании, поворотах туловища и других движениях грудной клетки;
- сопровождается болью и напряженностью мышц спины в грудном отделе.
2. Плеврит (жидкость в плевральной полости) в большинстве случаев сопровождается симптомами интоксикации (повышение температуры, слабость, рвота и так далее), часто протекает с одышкой. Но последнюю точку в диагнозе может поставить доктор, прослушав дыхание над легкими, при плеврите с пораженной стороны дыхание глухое или не прослушивается, можно услышать шум трения плевры.
3. Пневмоторакс (воздух в плевральной полости) всегда сопровождается одышкой и сердцебиением. При прослушивании легких – отсутствие дыхания с пораженной стороны, изменения при перкуссии (простукивании) над легкими.
4. Перелом ребер развивается после травмы, боль локализуется на определенном участке в области перелома, часто можно прощупать «неровности» в ребре.
5. Почечная колика часто отдает в живот и бедра, наблюдается положительный симптом поколачивания или Пастернацкого (при постукивании в области проекции почек боли резко усиливаются).
6. Печеночная колика – резкие боли в правом подреберье, которые отдают в живот, правую руку и даже в область сердца. Почечная колика часто сопровождается тошнотой, рвотой, повышением температуры тела, пожелтением кожи и видимых слизистых.
7. Прободная язва желудка развивается на фоне язвенной болезни желудка, проявляющейся, помимо болей, тошнотой, рвотой, нарушением стула и прочими симптомами. При прободной язве желудка развивается перитонит, при этом будет нарушено общее состояние пациента.
Кроме острых симптомов, межреберная невралгия очень сильно ухудшает качество жизни пациента, и при приобретении хронического течения заболевания у больного часто наблюдаются психозы (даже острые), депрессии, апатии, нарушение сна, как результат – хронический стресс.

Некоторые для купирования боли прибегают к сильнодействующим, и даже наркотическим препаратам (так невыносима эта боль). Но важно, по возможности, устранить причину межреберной невралгии, а не глушить боль таблетками и уколами.
2. Возможные отеки мягких тканей, часто сопровождающие женщин (при токсикозе второй половины беременности их объем может составить и 5-10 литров).
5. В норме у любой женщины, готовящейся к родам, происходят изменения в костях таза, и практически все беременные в последнем триместре постоянно ощущают тазовые боли. При этом происходит расширение внутреннего таза, расхождение в суставе между крестцовым и поясничным отделами позвоночника. И все это дает огромную нагрузку на позвоночник, таз, нижние конечности и их сосуды.
6. Гормональный фон беременных способствует уменьшению тонуса мышц и связок, так организм готовится к родам и более легкому прохождению малыша через родовые пути. Снижается и тонус мышц и ослабляется связочный аппарат позвоночника, что может привести к развитию сколиоза, межпозвоночных грыж и так далее, а как результат – радикулит.
7. Стресс, снижение иммунитета, недостаток кальция и так далее.
- вертебрологи;
- травматологи-ортопеды;
- нейрохирурги.
Также лечением радикулита (но не диагностикой) занимаются врачи:
- рефлекотерапевты;
- физиотерапевты;
- мануальные терапевты.
Как неоднократно было замечено, при радикулите очень важно соблюдать постельный режим. Понятное дело, что работающие люди должны быть освобождены от работы до выздоровления, особенно если человек связан с тяжелой физической работой (поднятие грузов, длительное пребывание на ногах и прочее). Да и сидячая работа тоже негативно сказывается на состоянии позвоночника и нервных корешков.
- острый радикулит;
- обострение хронического радикулита.
Сроки временной нетрудоспособности при радикулите.
2. радикулит и невралгия (невралгия седалищного нерва или ишиас, межреберная невралгия и другие виды невралгий) – минимумдней;
3. затянувшийся радикулит (быстрое наступление повторного обострения) –дней.
- Неудача лечения на протяжении 4-х месяцев;
- часто повторяющиеся обострения радикулита, связанные с основной профессией человека;
- невозможность перевести на работу, которая посильна больному радикулитом;
- развитие параличей;
- состояние после оперативного вмешательства по поводу заболеваний позвоночника, ставших причиной развития радикулита.
Инвалидность при радикулите назначается временно, некоторым всего лишь на год, а другим продлевают пожизненно.
Прежде всего, при лечении радикулита больному необходимо обеспечить покой, максимально ограничить его двигательную активность. В течение нескольких дней человек должен отказаться от любых физических нагрузок, большую часть времени провести в постели.
При этом ложе должно быть ровным, не прогибаться под человеком. Обычно под матрас кладут жесткую основу. Важно ограничить движение того отдела позвоночника, который был поврежден, для этого удобно использовать фиксирующий корсет.
Чтобы уменьшить интенсивность болевого синдрома, используют анальгетики, противовоспалительные нестероидные препараты, миорекласанты (диклофенак, напроксен, нимесулид, ибупрофен и другие). При сильных болях обезболивающие препараты вводят внутримышечно, в более легких случаях ограничиваются таблетками, свечами, кремами и мазями.
В лечебном учреждении могут провести новокаиновую блокаду поврежденного нерва. Но обезболивание пораженного участка – это первая стадия оказания помощи, после купирования боли проводят лечение, назначают процедуры.
Важно помнить, что длительное применение обезболивающих вызывает раздражение пищеварительного тракта, приводит к изъязвлению слизистой желудка, повышается риск инфарктов и заболеваний почек. А некоторые сильные анальгетики вызывают зависимость. Поэтому так важно проводить именно лечение, а не устранение симптомов.
К современным способам относятся: медикаментозное лечение, физиотерапевтические процедуры, различные виды терапии. Эффективное лекарственное средство от радикулита – мазь на основе змеиного яда (например, «Випросал В»).
Средство обезболивает суставы, оказывает антисептический эффект, снимает воспаление. Результат – улучшение кровоснабжения в тканях, облегчение общего состояния больного, купирование заболевания. Используют и другие мази/гели с эффектом местного раздражения, лечебный пластырь.
Эффективна при лечении радикулита мануальная терапия – сгибание, растяжение позвоночника с помощью силы рук, массаж. Такие процедуры освобождают зажатые нервы, увеличивая между ними просвет. Но обращаться за подобной помощью следует только к специалисту, так как абсолютно любые манипуляции с позвоночным отделом требуют осторожности.
Вместе с лекарственными препаратами и мануальной терапией применяется альтернативное лечение: иглоукалывание, рефлексотерапия, лазеротерапия, использование гальванического тока, фонофорез (лечение ультразвуком), горячий парафин и грязевые аппликации, родоновые ванны, различные прогревания.
В тяжелых случаях, когда пациента долгое время мучают боли, назначают лечение антидепрессантами. Как правило, радикулит, в зависимости от стадии, излечивается за срок от нескольких дней до нескольких недель.
Если за 3-4 месяца лечения состояние больного не улучшилось, врач предлагает хирургическое вмешательство. Малая открытая операция (микродискэктомия) – это удаление одного из межпозвоночных дисков, который давит на позвоночный нерв.
Во время операции удаляется часть кости, защемляющая нерв. Но хирургического лечения стараются избегать, используя его в крайних случаях – когда больной теряет контроль над функциями кишечника и мочевого пузыря, испытывает трудности с передвижением.
Последствия радикулита
Если вовремя не заняться лечением заболеваний позвоночного отдела, то болезнь может принять хронический характер и беспокоить человека на протяжении всей жизни. Больной будет испытывать сильный дискомфорт, который серьезно снизит работоспособность.
В дальнейшем есть вероятность возникновения осложнений, которые приводят к инфаркту спинного мозга или параличу конечностей, а это нередко заканчивается получением инвалидности. При регулярных обострениях лучше не экспериментировать с народными средствами, а обратиться к специалисту, который установит причины заболевания и назначит курс лечения.
Анатомия позвоночного столба, спинного мозга, спинномозговых нервных корешков
- Шейный — состоит из 7 позвонков, которые являются самыми маленькими. Шейный отдел позвоночного столба является подвижным, поэтому в нем относительно часто возникают патологические изменения.
- Грудной отдел включает 12 позвонков, которые соединены с ребрами и поэтому жестко фиксированы. В этом сегменте позвоночника возникновение патологических изменений менее вероятно.
- Поясничный отдел — это 5 позвонков, которые более массивны, чем все вышележащие, и подвижно соединены между собой. Поясничный сегмент позвоночника подвижен и принимает на себя основную массу тела, поэтому он подвержен поражениям больше, чем остальные.
- Крестцовый отдел представляет собой 5 сросшихся позвонков.
- Копчик — обычно 3 – 5 самых мелких позвонков.
Каждый позвонок состоит из тела — передней массивной части, — и дуги, которая находится позади. От дуги отходят отростки с суставами для сочленения с соседними позвонками, а между телом и дугой остается свободное пространство в виде отверстия круглой, овальной или треугольной формы.
- пульпозное ядро — центральная часть, которая пружинит и смягчает колебания позвоночного столба во время ходьбы;
- фиброзное кольцо — служит внешним обрамлением пульпозного ядра и, имея высокую жесткость и прочность, не позволяет ему выходить за пределы своей нормальной формы.
Спинной мозг представляет собой нервное образование, которое в виде шнурка проходит вдоль всего спинномозгового канала и отдает вправо и влево симметричные нервные корешки. Корешки выходят через межпозвоночные отверстия, затем образуют нервные сплетения (шейное, плечевое, поясничное, крестцовое, копчиковое), от которых отходят чувствительные и двигательные нервы.