Диагностика и лечение
Чтобы определить проблему, нужно обратиться за квалифицированной помощью. Врач на приеме проведет опрос для сбора информации, на основе которого назначит диагностику. Основной упор будет делаться на рентген (МРТ). Именно этот метод помогает определить, насколько сужены суставные щели и в каких именно местах.
Зачастую проблема затрагивает бедра, колени и голеностоп, так как эти суставы на протяжении всей жизни получают самую большую нагрузку. На снимке будет видно, какие расстояния в этих межсуставных пространствах.
Если суставная щель сужена справа (при условии поражения парных сочленений), то это совсем не значит, что заболевание затронет и другую сторону. Но это обычно не касается пальцев рук – здесь будет происходить симметричное развитие. Размер сужения напрямую указывает на степень развития заболевания – чем меньше щель, тем серьезнее патологический процесс.
Важно понимать, что лечение будет рассчитываться не на устранение сужения щели, а на ликвидацию той причины, которая привела к такой ситуации. Зачастую это связано с суставными заболеваниями. Основной задачей терапии является приостановление разрушительного процесса.
Диагностика позволяет определить конкретный вид недуга, а значит, и подобрать эффективную помощь. Например, если речь идет о ревматоидном артрите, то врач будет делать акцент на противоревматических и противовоспалительных препаратах.
Если же речь идет об аутоиммунных заболеваниях, то тут подход нужен более тщательный, не говоря уже об индивидуальных особенностях каждого пациента.
Чтобы не говорила инструкция препаратов, которые посоветовали «брат, сват, кум и соседка», нужно понимать, что лекарства подбираются отдельно для каждого больного.
Поэтому говорить о конкретном лечении здесь довольно трудно. Дело в том, что для успешного выздоровления потребуется комплексный подход.
Он будет включать в себя такие методы терапии:
- прием лекарств – обезболивающие, противовоспалительные и группа препаратов, которая будет бороться с конкретным выявленным заболеванием;
- диету – этот момент особенно важен при нарушениях в пищеварительной системе и подагре;
- если нарушена подвижность суставов, то ее возвращают при помощи ЛФК – многие медицинские центры имеют на своей базе спортивные комплексы, где квалифицированные специалисты рассказывают и показывают, как правильно выполняются те или иные упражнения;
- физиотерапию;
- народную медицину.
Что касается последнего метода, то его используют многие. И это не удивительно, ведь цена практически всех ингредиентов копеечна. Но! «Бабушкины рецепты» – не панацея от всех бед. Во-первых, они помогают избавиться только от симптомов, а не от самой причины появления сужения суставных щелей.
Во-вторых, позитивный эффект наступает намного позже, чем у аптечных лекарств. В-третьих, на многие продукты у пациента может быть скрытая аллергия. Поэтому, чтобы не навредить своему здоровью, прежде, чем что-либо использовать, стоит обратиться за консультацией к врачу.
Нужно понимать, что сужение межсуставного пространства – не отдельное заболевание, а лишь сопровождающий (часто серьезный) недуг симптом. Поэтому элементарная профилактика может помочь уберечь свои суставы от многих проблем.
Конечно, старение никто не отменял, но сегодня на улицах можно встретить достаточно много пожилых людей, которые занимаются спортом. Если себя приучить к этому с молодости, то удастся избежать многих проблем. Что касается пагубных привычек, то ни для кого не секрет, что алкоголь и курение наносит вред здоровью.
Но здесь каждый сам решает за себя –отказывать себе в удовольствии или нет. Пожалуй, одним из главных моментов профилактики, является питание. Оно должно быть полноценным и сбалансированным. Ведь именно с продуктами в организм поступают, как полезные, так и не очень вещества. Да и избыток полезных веществ может привести к проблемам с опорно-двигательной системой.
Поэтому, профилактика сужения суставной щели несложная. Главное, заставить изменить себя и убрать из жизни пагубные привычки, начать вести ЗОЖ.
Если человек начинает чувствовать дискомфорт при сгибании иили разгибании сустава, то это повод серьезно задуматься.
Важно вовремя отреагировать на заболевание, так как, чем дольше будет затягиваться ситуация, тем сложнее справиться с проблемой. А видео в этой статье подробно расскажет о том, почему возникает сужение щели в соединениях костей и как с этим можно справиться.
Диагностика патологий тазобедренного сустава
Для постановки диагноза коксартроза можно использовать классификационные критерии Р. Д. Альтмана [и др.) (1991).
Вариант 1 (клинические, лабораторные, рентгенологические критерии).
1) СОЭ менее 20 мм/ч;
2) остеофиты головки бедренной кости и (или) вертлужной впадины;
3) сужение суставной щели.
Чувствительность 89 %, специфичность 91 %.
Вариант 2 (клинические критерии).
1) уменьшение наружной ротации;
2) боль при внутренней ротации бедра;
3) утренняя скованность менее 60 мин;
4) возраст более 50 лет.
Чувствительность 86 %, специфичность 75 %.
Тазобедренный сустав (ТБС). В ТБС возможны сгибание, разгибание, отведение, приведение, ротация.
В исходном положении для ТБС продольная ось нижних конечностей параллельна срединной линии тела. Ограничение подвижности ТБС без дифференциации отдельных движений определяет коленно-пятогный симптом.
Этой пробой определяют одновременно возможность сгибания, отведения, наружной ротации, разгибания. При пробе исследуемая нога согнута в коленном суставе (КС), пятка касается противоположного КС, бедро отведено и ротировано наружу.
Боль и ограничение движений в ТБС указывают на наличие в нем патологического процесса. Сгибание ТБС исследуется в положении на спине.
Амплитуда сгибания ТБС больше при согнутом КС. При выпрямленной ноге амплитуда сгибания в ТБС составляет прямой угол (90°), при согнутой ноге угол сгибания равен 120°.
— гиперфлекторный (при избыточном сгибании ТБС);
— гипофлекторный (при снижении сгибания в ТБС и КС, при укорочении одной конечности вследствие анкилоза или контрактуры ТБС);
— ротационно-абдукционный (при ограничении сгибания ТБС и ротации бедра внутрь).
Прежде чем выяснять, как лечить артроз тазобедренного сустава, необходимо правильно поставить диагноз. При подозрении на коксартроз человек будет направлен на проведение биохимического анализа крови – при наличии болезни у пациентов отмечается небольшое повышение СОЭ, глобулинов, иммуноглобулинов и серомукоида.
Следующий этап выявления артроза – рентгеновское фото. Оно позволит выявить:
- окостенение хряща,
- костные разрастания на границе хрящей,
- сужение расстояния между суставами,
- уплотнение костной ткани под хрящом.
К сожалению, рентгеновское фото не дает разглядеть суставную капсулу и сами хрящи, если надо получить информацию об этих мягких тканях, то пациент будет направлен на томографию.
Как проявляется остеоартроз тазобедренного сустава?
В первую очередь больные при коксартрозе жалуются на боль в тазобедренном суставе. Она сопровождается хромотой, со временем появляется атрофия бедренных и ягодичных мышц. Движения в суставе сопровождаются характерным хрустом, со временем подвижность сустава снижается. Интенсивность симптомов напрямую зависит от степени заболевания.
Коксартроз 1 степени
Начальная стадия заболевания проявляется небольшой болью, которая может беспокоить в утреннее время или же после существенной физической нагрузки на сустав. Также может отмечаться метеочувствительность пораженного сустава, которая проявляется болезненностью при перемене погоды. Больной может отмечать утреннюю скованность в суставе, которая проходит после движения, небольшой разминки.
Рентгенологические изменения минимальны — может отмечаться незначительное сужение суставной щели, истончение хряща, покрывающего головку бедренной кости.
Коксартроз 2 степени
Интенсивность болей на данной стадии заболевания несколько увеличивается, при этом боль отдает в пах, колено. Нередки случаи ошибочной диагностики коксартроза, связанные с иррадиацией болей в колено и подколенные связки. Боль начинает беспокоить не только после физических нагрузок, но и в покое.
Во время движения конечности появляются посторонние звуки, исходящие из сустава (щелчки, хруст). Значительно снижается объём движений в суставе, особенно ротационных (круговых), нарушается биомеханика движений в суставе и, соответственно, снижается его функциональность.
Боль и снижение подвижности в суставе провоцирует появление небольшой хромоты, которая в свою очередь приводит к умеренной атрофии ягодичных мышц со стороны пораженного сустава.
На рентгенограмме можно увидеть сужение суставной щели на треть от нормальной ширины, значительное истончение хряща вплоть до его отсутствия на некоторых участках, появление остеофитов на суставных поверхностях, деформацию головки бедренной кости, ее смещение вверх.
Коксартроз 3 степени
На данной стадии заболевания боли становятся постоянными, в том числе ночными, с трудом снимаются обезболивающими препаратами. Объем движений в суставе сокращен до минимума, значительно нарушена биомеханика сустава.
Малейшие движения сопровождаются крепитацией, хромота становится выраженной, отмечается значительный перекос таза и укорочение конечности со стороны пораженного сустава. Ягодичные и бедренные мышцы на пораженной стороне атрофированы.
Из-за значительной хромоты больные нередко не могут перемещаться самостоятельно без использования трости или поддержки.
При рентгенологическом исследовании выявляется выраженная деформация головки бедренной кости, утолщение шейки бедра. Суставные поверхности покрыты костными наростами, суставная щель сужена настолько, что практически отсутствует.
Как формируется патологическое состояние?
Сужение щели между соединениями костей, само по себе, несет определенную опасность для здоровья человека. Во-первых, постепенно развивается болевой синдром, во-вторых, теряется подвижность сочленения. Если не принимать никаких мер, то сам сустав начнет разрушаться.
Важен и тот момент, в каком возрасте начало происходить сужение суставных щелей. Чем старше становить человек, тем больше изнашивается его организм. И даже если у него в анамнезе нет никаких серьезных заболеваний или травм, то хрящи и кости уже сами по себе стали достаточно хрупкими. Вот почему у стариков, так часто и много диагностируется различных заболеваний.
Уменьшение межсуставного пространства может затрагивать только одно сочленение или сразу несколько.
| Место локализации и фото | Причины развития |
| Сужение щели коленного суставаКолено в течение жизни выдерживает колоссальную нагрузку, поэтому и подвержено наиболее часто суставным изменениям. | Причины: большой вес, старение, остеоартроз, генетическая предрасположенность (суставные патологии врожденного характера), интенсивные нагрузки, операция (которая затрагивала мыщелок), травмирование, нарушение кровотока. Данный сустав за всю жизнь испытывает одну из самых высоких нагрузок, поэтому к старости у многих людей возникают проблемы именно с коленными суставами. |
| Сужение щелей в межпозвонковом пространствеСужение межсуставного пространства в межпозвоночных соединениях часто происходит из-за несоблюдения правил гигиены труда и при чрезмерных нагрузках, например, у профессиональных спортсменов. | Причины: регулярное поднятие тяжестей, профессиональный спорт, ожирение, злоупотребление алкоголем и курением. Как показывает медицинская практика, данное состояние больше затрагивает женщин, чем мужчин. Также в категорию риска попадают лица с приобретенным или врожденным лордозом, диабетики и люди старше 55 лет. |
| Сужение суставной щели тазобедренного суставаКоксартроз является наиболее распространенной причиной изменения суставной щели тазобедренного сочленения. | В данном случае, состояние будет именоваться коксартрозом коленного сустава. Причины: возраст старше 60 лет, ожирение 1-3 степени (которое привело к аутоиммунным патологиям), если в анамнезе есть диабет, перенесенные травмы, наличие врожденного или приобретенного заболевания опорно-двигательного аппарата, малоподвижный образ жизни, у женщин менопауза. Также в категорию риска попадают лица, у которых работа связана с неблагоприятными условиями труда, например, с регулярным поднятием тяжести или взаимодействие с химическими или другими вредными веществами. |
| Сужение щели в голеностопном суставеЧасто к проблемам с голеностопом приводит неправильный подбор обуви. | Причины: врожденные особенности ступни (большая ширина, искривление пальцев, плоскостопие), повышенные нагрузки на ноги, травмирование, переохлаждение, ожирение, износ хряща, генетическая предрасположенность, подбор и ношения неподходящей обуви (узкой, с высоким каблуком, не из натуральных материалов и т.д.) |
| Сужение локтевых суставовПричиной уменьшения щелей в локтевых соединениях могут стать различные инфекции, которые при прогрессировании привели к необратимым изменениям. | Причины: бактериальная, вирусная или грибковая инфекция, проблемы с пищеварительной системой, отравление, хронические заболевания верхних дыхательных путей, дисбактериоз, авитаминоз, аллергия, метаболические и аутоиммунные нарушения, коллагеноз, подагра, опухоль злокачественного характера (см. также На суставе опухоль: виды патологий). Также артрит локтевого сустава может быть спровоцирован такими заболеваниями, как псориаз, цистит, гепатит вирусного характера, пиелонефрит, уретрит, диабет, энтероколит, туберкулез, гонорея, корь, бруцеллез, сифилис. Иногда после хирургических вмешательств, в организме начинается сепсис, который также может повлиять на сужение межсуставных щелей. |
| Сужение щелей между суставами фаланг пальцев рук может произойти в результате подагры. | Причины: травмирование мелких суставов, гипермобильность суставов, особенности профессиональной деятельности, занятия спортом, взаимодействие с токсическими веществами, индивидуальное строение опорно-двигательного аппарата, попадание в организм инфекции, лишний вес, нарушения в работе эндокринной системы, подагра. |
Как видно из всего вышеизложенного, сужение суставных щелей может возникнуть абсолютно по разным причинам. Например, как неприятный запах изо рта обычно говорит о болезнях желудка, так и это состояние может свидетельствовать о серьезных проблемах с сочленениями.
Поэтому заниматься самодиагностикой, даже если проблема выявлена случайно, не стоит. Нужно немедленно обращаться за квалифицированной помощью, где пациента направят на ряд обследований, повторные рентген или МРТ (при необходимости) и др.
Только такие мероприятия позволят определить степень развития сужения и заболевания (или причины), что к этому привели, а значит, и подобрать адекватное лечение.
Лечение коксартроза
Максимально эффективным является комплексное лечение артроза тазобедренного сустава с учетом стадии заболевания. При этом следует помнить: чем раньше начато лечение — тем больше вероятность избежать прогрессирования болезни, обездвиживания больного и утраты им трудоспособности.
Поэтому уже при малейшем дискомфорте со стороны сустава, незначительных на первый взгляд болях, скованности, метеочувствительности сустава нужно обратиться к врачу-ортопеду, который проведет обследование, уточнит диагноз и назначит лечение.
Хрящевая ткань не восстанавливается, поэтому лучше не ждать момента, когда ее повреждение будет значительным, а заняться лечением ещё на стадии нарушения питания хряща, пока в нем не развились необратимые изменения.
Объём лечебных мероприятий зависит от стадии заболевания. Так, при коксартрозе первой степени применяются ненаркотические анальгетики и НПВС — они позволяют устранить болевой синдром, а также ликвидировать воспаление в тканях сустава, предотвращая дальнейшее поражение его тканей.
Благодаря тому, что на данной стадии болевой синдром и воспаление неинтенсивны, в длительном приеме таких препаратов нет необходимости. Как правило достаточно обойтись местными средствами — мазями, гелями, содержащими НПВС.
Намного важнее на этой стадии обеспечить нормализацию обменных процессов в хрящевой ткани, свести к минимуму ее дистрофию, для чего применяются препараты из группы хондропротекторов.
Их задача заключается в восстановлении обмена веществ в клетках хрящевой ткани, вследствие чего улучшается трофика сустава и снижается интенсивность воспаления. Например, в лечении коксартроза хорошо себя зарекомендовал препарат – хондропротектор Дона®.
Его действующее вещество — глюкозамина сульфат кристаллический, источник естественных компонентов здоровой хрящевой ткани. Он стимулирует выработку в хряще важнейших структурных компонентов — протеогликанов и предотвращает процессы деструкции хрящевой ткани.
Полноценное лечение коксартроза второй и третьей степени уже гораздо сложнее: хрящ уже поврежден значительно, суставные поверхности обнажаются, на них в большом количестве образуются остеофиты, затрудняющие нормальное движение сустава.
На данной стадии возможно лишь симптоматическое лечение, позволяющее уменьшить боли в суставе и замедлить процессы деструкции хряща.
Боли на данной стадии болезни интенсивны, для их снятия применяются анальгетики и НПВС, причем лучшим решением будет сочетание применения местных средств (мазей, кремов) и лекарственных форм системного действия (таблеток, инъекций).
Во время обострений заболевания вне зависимости от его стадии, нагрузка на сустав должна быть сведена к минимуму — это позволит избежать дальнейшего повреждения хряща. Во время ремиссии, помимо курсового приема хондропротекторов для нормализации обменных процессов в хрящевой ткани, рекомендуются занятия лечебной физкультурой, массаж, кинезитерапия.
Они обеспечивают разумную нагрузку на сустав, предотвращают его обездвиживание и отложение минеральных солей в суставных тканях и связках, стимулируют микроциркуляцию.
Большое значение ЛФК имеет и для общего состояния организма: при движениях в нем вырабатываются биологически-активные вещества, повышающие настроение и общее самочувствие — эндорфины и серотонин.
Большую роль в комплексном лечении артроза тазобедренного сустава играет правильное питание. Диета больного должна быть полноценной, богатой животными и растительными белками, клетчаткой, витаминами.
Правильное питание важно не только для стимуляции регенерации в суставе, но и для поддержания в нормальных пределах массы тела больного.
Избыточный вес — дополнительная нагрузка на больной сустав и фактор прогрессирования болезни.
В стадии ремиссии хорошо себя зарекомендовали методы физиотерапии — электрофорез, грязелечение, ультразвуковая и магнитотерапия. Кроме того, отмечается эффективность биологических и механических методов лечения коксартроза.
Среди биологических методов самым популярным считается гирудотерапия (лечение пиявками), которая обеспечивает разжижение крови и стимуляцию капиллярной микроциркуляции как в суставе, так и в окружающих его мышцах, что позволяет предотвратить атрофические процессы в них.
К механическим методам относятся вытяжение сустава, позволяющее снять избыточную нагрузку с пораженного сустава и иглоукалывание. Однако следует помнить: физиотерапевтические, механические и биологические методы лечения коксартроза можно применять только в период ремиссии.
При обострении заболевания их применение чревато прогрессированием воспаления и разрушением хрящевой ткани.
В том случае, если консервативные методы лечения коксартроза не дали эффекта, больному может быть предложено хирургическое лечение — артропластика и эндопротезирование сустава.
Первый вариант операции подразумевает восстановление подвижности в суставе за счет пластики его собственных тканей, второй — замену суставных поверхностей эндопротезом — механическим суставом.
Хирургическое вмешательство позволяет восстановить подвижность сустава и трудоспособность больного.
Рентгенологическая диагностика первичного идиопатического остеоартроза
Остеоартроз (ОА) – хроническое прогрессирующее заболевание суставов, характеризующееся дегенерацией суставного хряща, изменениями в субхондральном отделе эпифизов костей и в околосуставных мягких тканях.
Состояние суставного хряща является важным не только для диагностики ОА, но и для оценки прогрессирования заболевания и проводимого лечения. Суммарная толщина суставного хряща на рентгенограммах определяется измерением ширины рентгеновской суставной щели между суставными поверхностями эпифизов костей. Ширина суставной щели до настоящего времени используется, как основной показатель в рентгенологической диагностике ОА, и стандартная рентгенография коленных суставов в прямой и боковой проекциях рекомендуется WHO и ILAR, как метод выбора для оценки динамики изменений в суставном хряще при проведении клинических испытаний лекарственных препаратов.
Рентгенография остается наиболее простым и общедоступным методом исследования суставов для оценки анатомических изменений структуры костей при ОА. С точки зрения оперативности диагностики, простоты и удобства использования, особенно интересны передвижные рентгенодиагностические аппараты с полипозиционным штативом типа С-дуга, широко применяемые в мировой практике. Аппараты данного класса позволяют проводить исследования пациента в любых проекциях без изменения положения последнего. В России единственным производителем подобного оборудования является Санкт-Петербургская научно-исследовательская производственная компания “Электрон”. Характерные рентгенологические проявления ОА обычно легко определяются на стандартных рентгенограммах суставов, при этом сужение рентгеновской суставной щели соответствует объемному уменьшению суставного хряща, а субхондральный остеосклероз и остеофиты на краях суставных поверхностей есть ответная реакция костной ткани на увеличение механической нагрузки в суставе, что, в свою очередь, является результатом дегенеративных изменений и уменьшения в объеме суставного хряща. Данные рентгенологические симптомы рассматриваются, как специфические для ОА, используются для постановки диагноза ОА и входят в рентгенологические критерии (в сочетании с клиническими) диагностики ОА.
Рентгенологические симптомы, обязательные для постановки диагноза остеоартроза
Сужение рентгеновской суставной щели – один из самых важных рентгенологических симптомов, имеющий прямую коррелятивную связь с патологическими изменениями, происходящими в суставном хряще. Известно, что уменьшение в объеме суставного хряща распределяется неравномерно на разных участках суставной поверхности, в связи с чем рентгеновская суставная щель в разных отделах сустава имеет различную ширину. Согласно рекомендациям WHO/ILAR ширину рентгеновской суставной щели необходимо измерять в наиболее суженном участке. Считается, что в патологически измененном суставе именно этот участок испытывает наибольшие механические нагрузки (для коленного сустава – это медиальные отделы, для тазобедренного сустава – верхнемедиальные, реже – верхнелатеральные отделы). Анатомическими ориентирами, используемыми для измерения суставной щели на рентгенограммах крупных суставов являются:
а) для выпуклых поверхностей (головка и мыщелки бедренной кости) – кортикальный слой замыкательной пластины суставной поверхности кости;
б) для вогнутых поверхностей (край вертлужной впадины, проксимальные мыщелки большеберцовых костей) – край суставной поверхности в основании суставной впадины.
Остеофиты – костные разрастания на краях суставных поверхностей костей различной формы и размеров являются чрезвычайно характерным для ОА рентгенологическим симптомом. Остеофиты в начальных стадиях развития ОА суставов проявляются в виде заострений или небольших размеров (1–2 мм) костных образований на краях суставных поверхностей и в местах прикрепления собственных связок суставов (в коленных суставах это края межмыщелковых возвышений большеберцовых костей, в месте прикрепления крестообразных связок; в тазобедренных суставах – края ямки бедренной головки, на медиальной ее поверхности, в месте прикрепления собственной связки бедренной головки). По мере нарастания тяжести ОА в суставах и прогрессирующего сужения суставной щели остеофиты увеличиваются в размерах, приобретают различные формы в виде “губ” или “гребней”, прямолинейных или “пышных” костных разрастаний на широком или узком основании. При этом суставная головка и впадина могут значительно увеличиваться в поперечнике, становиться более массивными и расплющенными. Количество остеофитов может быть подсчитано отдельно или суммарно в обоих суставах, а их размеры измерены по ширине в основании и по длине. Изменение количества остеофитов и их размеров является чувствительным индикатором прогрессирования заболевания, а отсутствие этих изменений может указывать на успешность в лечении ОА.
Субхондральный остеосклероз – уплотнение костной ткани, непосредственно расположенной под суставным хрящом. Обычно этот рентгенологический симптом выявляется на поздних стадиях ОА, когда суставная щель уже резко сужена и является следствием трения обнаженных сочленяющихся костных поверхностей друг о друга. Суставные костные поверхности при этом становятся неровными. Это свидетельствует о глубоком дегенеративном процессе в покровном хряще или о его исчезновении. Изменения целостности суставного хряща, что предшествует его количественному уменьшению, может быть результатом уплотнения кортикальной и трабекулярной костной ткани, непосредственно расположенных под хрящом. Уплотнение субхондральной костной ткани в области суставных поверхностей костей измеряется в 3–х равноотстоящих точках вдоль суставного края; результаты измерения при этом могут быть усреднены.
Рентгенологические симптомы, необязательные для постановки диагноза первичного остеоартроза
Околосуставной краевой дефект костной ткани. Хотя этот рентгенологический симптом, который может наблюдаться при ОА, определен Altman с коллегами, как “эрозия суставной поверхности”, термин “околосуставной краевой дефект костной ткани” более предпочтителен, так как точной гистологической характеристики этих рентгенологически выявляемых изменений пока не дано. У больных с ОА они небольшие с участком остеосклероза в основании, при этом окружающая их костная ткань не имеет разрежения костной структуры, что характерно для истинных эрозий, выявляемых при ревматоидном артрите, которые не имеют склеротических изменений в основании и часто определяются на фоне околосуставного остеопороза. Краевые дефекты костной ткани могут быть обнаружены на ранних стадиях ОА, появление их может быть связано с воспалительными изменениями в синовиальной оболочке. Эти изменения описаны в крупных суставах и в суставах кистей.
Субхондральные кисты – рентгенологически проявляются, как кольцевидные дефекты трабекулярной костной ткани в субхондральном отделе кости с четко определяемым склеротическим ободком. Субхондральные кисты формируются в результате резорбции костной ткани в области высокого внутрисуставного давления, в месте наибольшей нагрузки на суставную поверхность. Чаще всего эти кисты появляются при обострении заболевания и находятся в зоне наиболее узкой части суставной щели. Они характерны для ОА тазобедренных суставов и могут обнаруживаться как в головке бедренной кости, так и в крыше вертлужной впадины. О динамике изменений субхондральных кист судят по их количеству и размерам.
Внутрисуставные обызвествленные хондромы – образуются из участков некротизированного суставного хряща, а также могут являться фрагментом костной ткани – остеофита или продуцироваться синовиальной оболочкой. Хондромы обычно имеют небольшие размеры, находятся между суставными поверхностями костей или лежат сбоку от эпифизов костей, имеют различную форму (округлую, овальную, удлиненную) и неравномерную крапчатую структуру, связанную с отложением кальцийсодержащих веществ в хрящевую ткань. Количество их в суставе минимальное (1–2 хондромы).
В коленном суставе за обызвествленную хондрому можно принять сесамовидную кость (fabella) в подколенной ямке, которая при ОА коленного сустава также меняет свою форму, положение и размеры. Деформация fabella является одним из симптомов ОА коленного сустава.
Рентгенологическая диагностика остеоартроза тазобедренных суставов
На точность оценки ширины суставной щели в тазобедренных суставах влияют 3 фактора: позиция больного, поворот конечности и правильная центрация рентгеновского луча при рентгенографии сустава. Сравнение ОА изменений в тазобедренных суставах у одних и тех же больных в 2–х положениях (стоя и лежа) показало, что в положении больного стоя ширина суставной щели была достоверно меньше, чем когда больной лежал на столе. Cуставная щель сужена в большей степени тогда, когда стопа направлена кнутри. Смещение рентгеновской трубки в сторону от центра сустава может достоверно изменить ширину суставной щели. При этом рекомендуется, чтобы центральный рентгеновский луч проходил через центр бедренной головки. Правда, необходимо отметить тот факт, что раздельная рентгенография тазобедренных суставов приводит к увеличению лучевой нагрузки на пациентов.
В начальных стадиях (1–2 стадии по Kellgren) ОА тазобедренных суставов при рентгенологическом исследовании определяются: незначительное сужение суставной щели, слабовыраженный субхондральный остеосклероз, точечные кальцификаты в области наружного края крыши вертлужной впадины (зачаток остеофитов), заострение краев ямки бедренной головки в области прикрепления круглой связки бедренной головки (рис. 1).
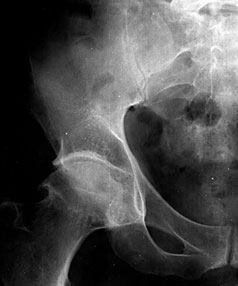
Рис. 1. Обзорная Rо-графия тазобедренного сустава в прямой проекции.
Деформирующий остеоартроз II ст. по Kollgren. Крупные остеофиты на краях суставных поверхностей. Грибовидная деформация бедренной головки
В поздних стадиях заболевания (соответствует 3–4 стадии ОА по Kellgren) отмечаются:
• прогрессирующее сужение суставной щели
• формирование различной формы и размеров остеофитов на краях суставных поверхностей вертлужной впадины, бедренной головки, отчего она со временем приобретает грибовидную форму. В средней части вертлужной впадины возможно формирование клиновидного остеофита, который может обусловить латеральное смещение бедренной головки
• углубление вертлужной впадины может быть связано с развитием остеофитов; протрузия ее возможна на фоне остеопороза или истончения костей, составляющих дно вертлужной впадины
• выраженный субхондральный остеосклероз. Проявляется в первую очередь в области крыши вертлужной впадины, затем в верхнем отделе бедренной головки
• в далеко зашедших случаях – уменьшение в объеме и уплощение суставной поверхности бедренной головки на фоне выраженной кистовидной перестройки костной ткани, чередующейся с участками субхондрального остеосклероза. Костные кисты могут быть единичными или множественными. Возникают они в верхней части вертлужной впадины или в зоне наибольшей нагрузки на суставную поверхность бедренной головки
• асептический некроз бедренной головки
• подвывихи бедренной кости чаще вверх и латерально, реже вверх и медиально
• уплотнение костной ткани и укорочение шейки бедренной кости.
Свободные внутрисуставные тельца при коксартрозе выявляются редко.
При вторичном диспластичном коксартрозе все рентгенологические симптомы развиваются рано (в молодом или среднем возрасте) и могут закончиться асептическим некрозом бедренной головки и подвывихом или полным вывихом бедра.
Описан ишемический коксартроз с быстрым сужением суставной щели, перестройкой костной структуры в головке и шейке бедренной кости, ранними остеосклеротическими изменениями, но без значительного остеофитоза, с достаточно быстрым развитием деструкции бедренной головки.
Рентгенологическая диагностика остеоартроза коленных суставов
Коленные суставы – одни из самых трудных для правильного рентгенологического исследования из–за их структурной сложности и широкого диапазона движений. ОА в коленных суставах может быть ограниченно распространенным даже в определенном отделе сустава, что также затрудняет диагностику изменений в суставе. Последние клинические и эпидемиологические работы подтвердили важность исследования пателлофеморального сустава в оценке ОА коленного сустава, так как совместное исследование этих суставов обнаруживает заболевание приблизительно в 50% от всех обследованных больных и доказывает, что к прямой рентгенографии коленных суставов необходимо в обязательном порядке добавлять прицельный снимок надколенника в боковой или аксиальной проекции. Незначительно согнутый в положении стоя и в прямой проекции коленный сустав является наиболее приемлемым положением для объективной оценки ширины суставной щели. Каждый коленный сустав сгибается так, чтобы опорные площадки суставной поверхности большеберцовой кости стали горизонтальными, шли параллельно с центральным рентгеновским пучком и были перпендикулярны кассете. Центр сустава (суставной щели) должен совпадать с центром рентгеновского луча. Рентгенологическое исследование феморопателлярного сустава может быть проведено в положении больного лежа на животе с максимально согнутой в коленном суставе ногой или с использованием метода Ahlback, когда больной стоит и коленный сустав согнут под углом 30° от вертикального положения. В этом положении сустав находится под функциональной нагрузкой, гарантируется, что поверхности сустава хорошо видны, обеспечивается более точная оценка хрящевой ткани, чем в том случае, когда больному проводится исследование в положении лежа.
Рентгенологическая диагностика артроза феморопателлярного сустава в боковой и аксиальной проекциях характеризуется: сужением суставной щели между надколенником и бедром; остеофитами на задних углах надколенника и мыщелков бедренной кости; субхондральным остеосклерозом надколенника; единичными субхондральными кистами со склеротическим ободком.
Данный артроз почти всегда наружный, иногда наружный и внутренний, редко – только внутренний (диагностируется только по аксиальному снимку).
Ранние рентгенологические признаки (соответствуют 1–2 стадиям артроза по Kellgren):
1. Вытягивание и заострение краев межмыщелкового возвышения большеберцовой кости (в месте прикрепления крестообразной связки).
2. Небольшое сужение суставной щели (чаще в медиальном отделе сустава).
3. Заострение краев суставных поверхностей мыщелков бедренной и большеберцовой кости, чаще в медиальном отделе сустава (связано с большей нагрузкой на этот отдел сустава), особенно при наличии варусной деформации сустава; реже – в латеральной части или одновременно в обеих половинах суставной поверхности (рис. 2).
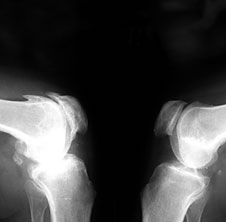
Рис. 2. Rо-графия коленных суставов в боковой проекции.
Артроз феморопателлярных суставов (больше слева). Артроз коленных суставов (I ст по Kollgren справа, IV ст. по Kollgren слева)
При прогрессировании артроза коленных суставов (соответствует 3–4 стадиям артроза по Kellgren):
• нарастает сужение суставной щели
• развивается субхондральный остеосклероз в наиболее нагруженной части сустава
• появляются множественные крупные остеофиты на боковых, передних и задних краях суставных поверхностей
• редко обнаруживаются субхондральные кисты
Вторичный синовит с развитием субпателлярной или подколенной кисты Бейкера:
• суставные поверхности бедренной и большеберцовой кости уплощаются, становятся неровными и теряют свою анатомо–функциональную дифференциацию
• многогранную неправильную форму преобретает сесамовидная кость (fabella)
• могут обнаруживаться обызвествленные хондромы
• редко возможно развитие асептических некрозов мыщелков костей.
Остеартроз проксимальных и дистальных межфаланговых суставов
Стандартная рентгенография кистей проводится в прямой проекции. Пальцы расположены вместе, кисти лежат ровно на кассете на одной линии с осью, проходящей через предплечья и запястья.
Начальные проявления (соответствуют 1–2 стадиям артроза по Kellgren):
Небольшие заострения краев или остеофиты с нерезким субхондральным остеосклерозом; мелкие, субхондрально расположенные кисты при нормальной или слегка суженной суставной щели, мелкие кальцификаты в мягких тканях в области боковых краев суставных поверхностей костей.
Выраженные изменения (соответствуют 3–4 стадиям артроза по Kellgren):
Умеренно выраженные или крупные остеофиты, деформация краев суставных поверхностей, значительное сужение суставных щелей, остеосклероз (узелки Гебердена в дистальных межфаланговых суставах и узелки Бушара в проксимальных), кисты со склеротическим ободком, краевые дефекты суставных поверхностей, при этом костные выступы с одной стороны могут вклиниваться в другую. Обычно краевые дефекты окружены зоной остеосклероза (рис. 3).

Рис. 3. Обзорная Rо-графия кистей.
Множественные артрозы дистальных и проксимальных межфаланговых суставов. Множественные узелки Гебердена и Бушара. Выраженный артроз 1-го левого запястнопястного сустава
Стандартная и микрофокусная рентгенография суставов
Методы для оценки прогрессирования ОА основываются на выявлении изменений рентгенологических симптомов в суставах. Длительные исследования рентгенологических изменений у больных с ОА в коленных суставах, получавших негормональное противовоспалительное лечение, показало отсутствие рентгенологического прогрессирования заболевания после 2–х лет наблюдений и минимальные различия между группами, получавшими лечение, и в контроле. Отсутствие достоверных изменений в этих и других, длительных исследованиях дают основание предполагать, что рентгенологические симптомы при стандартной рентгенографии суставов остаются относительно стабильными в течение длительного периода времени при ОА и предложению, что более чувствительная технология, такая как микрофокусная рентгенография суставов, должна более широко использоваться при оценке динамики изменений.
. Длительные исследования рентгенологических изменений у больных с ОА в коленных суставах, получавших негормональное противовоспалительное лечение, показало отсутствие рентгенологического прогрессирования заболевания после 2–х лет наблюдений и минимальные различия между группами, получавшими лечение, и в контроле. Отсутствие достоверных изменений в этих и других, длительных исследованиях дают основание предполагать, что рентгенологические симптомы при стандартной рентгенографии суставов остаются относительно стабильными в течение длительного периода времени при ОА и предложению, что более чувствительная технология, такая как , должна более широко использоваться при оценке динамики изменений.
В микрофокусных рентгеновских аппаратах применяются специальные рентгеновские трубки с точечным источником излучения. Количественная микрофокусная рентгенография с прямым увеличением изображения показывает достаточную чувствительность по выявлению мелких изменений в структуре костей. С помощью этого метода прогрессирование ОА и эффект от проводимого лечения может быть зарегистрирован и точно измерен за достаточно короткое время между исследованиями. Это достигается благодаря стандартизации исследования и использованию рентгенографической измерительной процедуры, улучшению качества получаемых рентгенограмм суставов с прямым увеличением изображения, что позволяет регистрировать невидимые на стандартных рентгенограммах структурные детали кости. WHO/ILAR рекомендуют измерять ширину суставной щели вручную методом Lequesne с использованием увеличительной линзы и расчетом ширины сустава в различных точках. Такие измерения показывают, что при повторных измерениях коэффициент вариации составляет 3,8% . Развитие микрокомпьютерной и анализирующей изображения техники обеспечивает более точный метод измерения изменений в анатомии суставов, чем ручные методы. Цифровая обработка рентгеновского изображения сустава позволяет автоматически измерить ширину суставной щели компьютером. Ошибка исследователя практически исключается, потому что точность при повторных измерениях устанавливается самой системой.
.